EMBOLI AIR KETUBAN
dr.Bambang Widjanarko, SpOG
Fak.Kedokteran UMJ JAKARTA
EPIDEMIOLOGI
Emboli air ketuban adalah salah satu kondisi paling katastropik yang dapat terjadi dalam kehamilan.
Kondisi ini amat jarang 1 : 8000 - 1 : 30.000 dan sampai saat ini mortalitas maternal dalam waktu 30 menit mencapai angka 85%. Meskipun telah diadakan perbaikan sarana ICU dan pemahaman mengenai hal hal yang dapat menurunkan mortalitas, kejadian ini masih tetap merupakan penyebab kematian ke III di Negara Berkembang
ETIOLOGI
Patofisiologi belum jelas diketahui secara pasti. Diduga bahwa terjadi kerusakan penghalang fisiologi antara ibu dan janin sehingga bolus cairan amnion memasuki sirkulasi maternal yang selanjutnya masuk kedalam sirkulasi paru dan menyebabkan :
FAKTOR RESIKO
Emboli air ketuban dapat terjadi setiap saat dalam kehamilan namun sebagian besar terjadi pada saat inparu (70%) , pasca persalinan (11%) dan setelah Sectio Caesar (19%)
Faktor resiko :
Gambaran klinik umumnya terjadi secara mendadak dan diagnosa emboli air ketuban harus pertama kali dipikirkan pada pasien hamil yang tiba tiba mengalami kolaps.
Pasien dapat memperlihatkan beberapa gejala dan tanda yang bervariasi, namun umumnya gejala dan tanda yang terlihat adalah segera setelah persalinan berakhir atau menjelang akhir persalinan, pasien batuk batuk, sesak , terengah engah dan kadang ‘cardiac arrest’
DIAGNOSIS
Diagnosa pasti dibuat postmortem dan dijumpai adanya epitel skaumosa janin dalam vaskularisasi paru.
Konfirmasi pada pasien yang berhasil selamat adalah dengan adanya epitel skuamosa dalam bronchus atau sampel darah yang berasal dari ventrikel kanan
Pada situasi akut tidak ada temuan klinis atau laboratoris untuk menegakkan atau menyingkirkan diagnosa emboli air ketuban, diagnosa adalah secara klinis dan per eksklusionum.
PENATALAKSANAAN
Penatalaksanaan primer bersifat suportif dan diberikan secara agresif.
Terapi awal adalah memperbaiki cardiac output dan mengatasi DIC
Bila anak belum lahir, lakukan Sectio Caesar dengan catatan dilakukan setelah keadaan umum ibu stabil
X ray torak memperlihatkan adanya edema paru dan bertambahnya ukuran atrium kanan dan ventrikel kanan.
Laboratorium : asidosis metabolik ( penurunan PaO2 dan PaCO2)
Terapi tambahan :
Mortalitas perinatal kira kira 65% dan sebagian besar yang selamat baik ibu maupun anak akan mengalami skualae neurologi yang parah.
Fak.Kedokteran UMJ JAKARTA
EPIDEMIOLOGI
Emboli air ketuban adalah salah satu kondisi paling katastropik yang dapat terjadi dalam kehamilan.
Kondisi ini amat jarang 1 : 8000 - 1 : 30.000 dan sampai saat ini mortalitas maternal dalam waktu 30 menit mencapai angka 85%. Meskipun telah diadakan perbaikan sarana ICU dan pemahaman mengenai hal hal yang dapat menurunkan mortalitas, kejadian ini masih tetap merupakan penyebab kematian ke III di Negara Berkembang
ETIOLOGI
Patofisiologi belum jelas diketahui secara pasti. Diduga bahwa terjadi kerusakan penghalang fisiologi antara ibu dan janin sehingga bolus cairan amnion memasuki sirkulasi maternal yang selanjutnya masuk kedalam sirkulasi paru dan menyebabkan :
- Kegagalan perfusi secara masif
- Bronchospasme
- Renjatan
FAKTOR RESIKO
Emboli air ketuban dapat terjadi setiap saat dalam kehamilan namun sebagian besar terjadi pada saat inparu (70%) , pasca persalinan (11%) dan setelah Sectio Caesar (19%)
Faktor resiko :
- Multipara
- Solusio plasenta
- IUFD
- Partus presipitatus
- Suction curettahge
- Terminasi kehamilan
- Trauma abdomen
- Versi luar
- Amniosentesis
Gambaran klinik umumnya terjadi secara mendadak dan diagnosa emboli air ketuban harus pertama kali dipikirkan pada pasien hamil yang tiba tiba mengalami kolaps.
Pasien dapat memperlihatkan beberapa gejala dan tanda yang bervariasi, namun umumnya gejala dan tanda yang terlihat adalah segera setelah persalinan berakhir atau menjelang akhir persalinan, pasien batuk batuk, sesak , terengah engah dan kadang ‘cardiac arrest’
DIAGNOSIS
Diagnosa pasti dibuat postmortem dan dijumpai adanya epitel skaumosa janin dalam vaskularisasi paru.
Konfirmasi pada pasien yang berhasil selamat adalah dengan adanya epitel skuamosa dalam bronchus atau sampel darah yang berasal dari ventrikel kanan
Pada situasi akut tidak ada temuan klinis atau laboratoris untuk menegakkan atau menyingkirkan diagnosa emboli air ketuban, diagnosa adalah secara klinis dan per eksklusionum.
PENATALAKSANAAN
Penatalaksanaan primer bersifat suportif dan diberikan secara agresif.
Terapi awal adalah memperbaiki cardiac output dan mengatasi DIC
Bila anak belum lahir, lakukan Sectio Caesar dengan catatan dilakukan setelah keadaan umum ibu stabil
X ray torak memperlihatkan adanya edema paru dan bertambahnya ukuran atrium kanan dan ventrikel kanan.
Laboratorium : asidosis metabolik ( penurunan PaO2 dan PaCO2)
Terapi tambahan :
- Resusitasi cairan
- Infuse Dopamin untuk memperbaiki cardiac output
- Adrenalin untuk mengatasi anafilaksis
- Terapi DIC dengan fresh froozen plasma
- Terapi perdarahan pasca persalinan dengan oksitosin
- Segera rawat di ICU
Mortalitas perinatal kira kira 65% dan sebagian besar yang selamat baik ibu maupun anak akan mengalami skualae neurologi yang parah.
PROLAPSUS TALIPUSAT
 dr.Bambang Widjanarko, SpOG
dr.Bambang Widjanarko, SpOGFak.Kedokteran & Kesehatan UMJ JAKARTA
Batasan :
- “ CORD PRESENTATION” – talipusat terkemuka adalah adanya talipusat diantara bagian terendah janin dengan selaput ketuban sebelum selaput ketuban pecah
- “ PROLAPSED UMBILICAL CORD” – talipusat menumbung atau prolapsus talipusat adalah situasi yang sama dengan “CORD PRESENTATION” tetapi setelah selaput ketuban pecah.

Prolapsus talipusat melalui dilatasi servik yang masih belum lengkap
Talipusat terlihat di daerah introitus vagina. Dalam keadaan ini, persalinan harus segera diakhiri untuk segera menyelamatkan janin
EPIDEMIOLOGI
Angka kejadian prolapsus talipusat dalam hubungan dengan presentasi janin :
| Presentasi | Angka Kejadian |
| Vertex (belakang kepala ) | 0.4% |
| Frank Breech | 0.5% |
| Letak bokong kaki | 4 – 6% |
| Letak kaki | 15 – 18% |
Kondisi obstetri dimana pintu atas panggul tidak sepenuhnya ditempati dengan bagian terendah janin (presentasi) akan memudahkan terjadinya prolapsus talipusat terutama pada :
- Presentasi bokong tidak sempurna ( letak kaki )
- Kelainan letak ( presentasi lintang )
- Hidramnion
- Prematur
- PJT – Pertumbuhan Janin Terhambat
- Talipusat yang panjang
- Amniotomi
- Janin kedua pada persalinan gemelli
GAMBARAN KLINIK / PEMERIKSAAN KLINIK
2 masalah utama yang terjadi pada talipusat dan keduanya akan menyebabkan terhentinya aliran darah pada talipusat dan kematian janin.
- Talipusat terjepit antara bagian terndah janin dengan panggul ibu
- Spasme pembuluh darah talipusat akibat suhu dingin diluar tubuh ibu
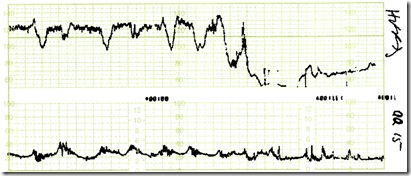
Gambaran CTG seperti ini merupakan indikasi untuk melakukan vaginal toucher untuk melihat kemungkinan adanya prolapsus talipusat
Pada beberapa keadaan diagnosa sangat mudah ditegakkan yaitu dengan terlihatnya talipusat di luar vagina ; namun dugaan diagnosa yang mendorong perlunya dilakukan pemeriksaan VT adalah adanya gambaran CTG yang sangat mencurigakan diatas.
Sangat dianjurkan untuk memeriksa kemungkinan adanya prolapsus talipusat pasca melakukan tindakan amniotomi
PENATALAKSANAAN
Pada kasus prolapsus talipusat, waktu sangat bernilai sehingga tidak boleh disia siakan.
Bila talipusat masih berdenyut, maka janin harus segera dilahirkan. Bila dilatasi servik sudah lengkap , persalinan diakhiri dengan ekstraksi cunam atau ekstraksi vakum. Bila tidak mungkin, persalinan diakhiri dengan sectio caesar.
Sambil menunggu tindakan, pasien ditempatkan pada posisi knee chest dan kepala didorong keatas atau mengisi kandung kemih dengan 300 ml NaCl. Bila perlu dapat diberikan tokolitik berupa terbutaline 0.25 mg subcutis.
Ingat : talipusat tidak berdenyut tidak berarti janin sudah mati.
Bila janin sudah mati, persalinan tidak perlu tergesa gesa dan persalinan diharapkan dapat berlangsung pervaginam secara spontan.
PROGNOSIS
Angka kematian janin menurun dengan fasilitas SC yang semakin baik dan perbaikan sarana NICU.
Angka kematian janin masih berkisar 10%
Rujukan :
- Drife J, Magowan B.A: (ed) Clinical Obstetrics and Gynaecology. Saunders 2004 ; p441- 443
- Lin MG. Umbilical cord prolapse. Obstet Gynecol Surv. 4/2006;61(4):269-77. [Medline]
KEGAWAT DARURATAN OBSTETRIK
Diseluruh dunia, satu wanita meninggal setiap menit akibat komplikasi kehamilan. Di Negara Berkembang, kematian maternal memang jarang terjadi, namun diperkirakan sekitar 2/3 pelayanan maternal diberikan dengan layanan substandard dalam arti bahwa sebagian besar kasus kegawatdaruratan obstetrik merupakan kasus yang jarang terjadi sehingga ketrampilan staf junior dalam mengatasi masalah komplikasi kehamilan sangat kurang dan kasus kegawat daruratan tersebut tidak memperoleh penanganan yang baik.
Yang termasuk kegawatdaruratan obstetrik :
- Perdarahan obstetrik
- Eklampsia
- Emboli paru
- Emboli air ketuban
- Prolapsus talipusat
- Retensio plasenta
- Distosia bahu
- Inversio Uteri
- Ruptura Uteri
Antisipasi dan kesiapsiagaan adalah hal yang amat penting
Peralatan medis untuk menghadapi kegawatdaruratan harus sudah siap pakai dan semua staf dapat mengoperasionilkan dengan baik, cepat dan benar.
Ingat :
- Pada kasus obstetri ada 2 jiwa yang harus diselamatkan yaitu Ibu dan Anak
- Dalam situasi kegawatdaruratan maka hitungan detik sangat berharga
- Kepanikan bukan jawaban yang baik
Terhadap seorang ibu bersalin dengan riwayat HPP, harus dipasang “infuse line” , persiapan tranfusi dengan pemeriksaan darah, dikirim ke rumah sakit rujukan pada saat inpartu awal.
Bila terdapat resiko DISTOSIA BAHU misalnya terdapat persangkaan bayi besar, maka kemajuan proses persalinan harus diamati dengan cermat, dilakukan pemeriksaan gula darah, konsulen senior harus siap di kamar bersalin saat persalinan.
ON IDENTIFICATION OF AN EMERGENCY
|
Harus diingat bahwa kegawatdaruratan obstetrik dapat menyebabkan maslah psikologi jangka panjang baik untuk penderita maupun keluarganya. Hal ini dapat muncul dalam bentuk depresi pasca persalinan, sindroma stres pasca trauma dan kecemasan untuk hamil lagi. Konsultasi dan penyegaran pasca pengalaman yang tidak menyenangkan harus saat di rumah sakit sampai beberapa minggu kemudian.
harus saat di rumah sakit sampai beberapa minggu kemudian.

Tidak ada komentar:
Posting Komentar