DISFUNGSI SISTEM UROGENITAL pada WANITA
dr.Bambang Widjanarko, SpOG
Dept.Obstetri Ginekologi FKK UMJ Jakarta

Celah muskulus levator ani di bagian anterior disebut sebagai hiatus levator ani.
Kearah inferior, hiatus levator ani tertutup dengan diafragma urogenitalis.
Saat masuk kedalam panggul, urethra – vagina dan rektum melintas hiatus levator ani dan diafragma urogenitalis.
Fascia endopelvikum adalah fascia organ visera panggul yang membentuk kondensasi bilateral dalam bentuk ligamentum (yaitu ligamentum pubourethralis – kardinalis dan uterosakralis). Ligamentum tersebut menempelkan organ dengan fascia dinding lateral pelvis dan tulang panggul.
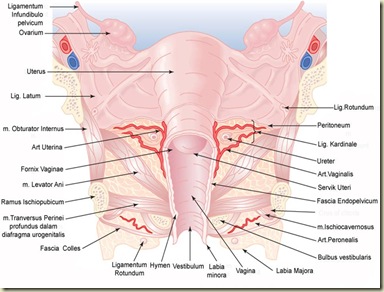
Corpus Perineal adalah titik pusat seluruh otot panggul. Meskipun saat meneran isi cavum abdomen mendesak organ panggul, organ panggul akan tetap berada pada tempatnya dan berada diatas “levator sling” dan corpus perinealis.

ETIOLOGI
Kasus yang terabaikan seperti prosidentia ( prolapsus uteri melewati introitus vagina ) dapat disertai dengan komplikasi seperti leukorea purulen, ulserasi dekubitik, perdarahan atau bahkan karsinoma servik.
Sering disertai dengan keluhan miksi berupa:
DIAGNOSA
Diagnosa ditegakkan melalui pemeriksaan vaginal dengan menggunakan Spekulum Sim yang berdaun tunggal. Mintalah pasien meneran sambil dokter menekan dinding posterior vagina. Dengan cara ini dapat terlihat penurunan dinding depan vagina beserta sistokel dan pergeseran muara urethra. Selanjutnya mintalah pasien meneran sambil menekan dinding anterior vagina, dengan cara ini dapat terlihat enterokel dan rektokel. Pemeriksaan rektal sering berguna untuk menunjukkan adanya rektokel dan membedakannya dengan enterokel.
Derajat prolapsus organ panggul dapat dilihat pada tabel berikut :

PENATALAKSANAAN
Tindakan profilaktik dengan mengatasi :
PEMBEDAHAN :
Tujuan utama pembedahan :
KOLFORAFI POSTERIOR : digunakan untuk koreksi rektokel
PERINEORAFI : digunakan untuk mengatasi defisiensi corpus perineal.
ENTEROKEL :
Prinsip terapi seperti terapi hernia.
COLPOCLEISIS PARTIAL LeFort’s : menjahit sebagian dinding anterior dan posterior vagina sehingga uterus berada di bagian atas vagina yang sebagian sudah tertutup akibat disatukannya dinding depan dan belakang vagina..
COLPOCLEISIS TOTAL : Melakukan obliterasi total vagina
SUSPENSI PUNTUNG VAGINA ( COLPOPLEKSI ) yang dapat dikerjakan transvaginal atau transabdominal. Tindakan ini berupa penggantungan puntung vagina pada sakrum atau pada ligamentum sakrospinosum atau ligamentum uterosakral.
ANGKA KEJADIAN
Inkontinensia urine mengenai 10 – 25% kelompok wanita usia < 65 tahun ; 15 – 30% kelompok wanita usia > 65 tahun dan 50% kelompok wanita penghuni panti Wredha.
 FAKTOR RESIKO :
FAKTOR RESIKO :
Sfingter urethra berupa otot bergaris mengitari 2/3 distal urethra dan merupakan 50% dari resisten urethra total yang memeganag peranan agar tak terjadi inkontinensia. Adanya sfingter urethra ini juga memungkinkan dihentikannya aliran urine di akhir proses miksi.
2 buah Ligamentum pubouretral posterior membentuk mekanisme suspensi yang kuat pada urethra dan menahan urethra kearah depan serta mempertahankan kedekatannya dengan pubis saat terjadi stress. Ligamentum ini terbentang dari bagian bawah os pubis kearah batas antara bagian tengah dan 1/3 distal urethra

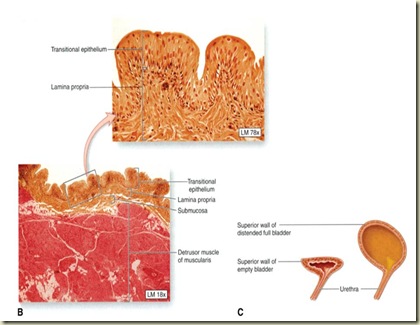 Anatomi kandung kemih. A. Aspektus anteroposterior anatomi kandung kemih. Inset : dinding kandung kemih yang terdiri dari mukosa-submukosa-muskular dan lapisan tambahan. B. Foto mikrograf dinding kandung kemih. Mukosa kandung kemih yang kosong berbentuk lipatan atau rugae. Pengaturan serabut otot muskulus detrussor menyebabkan sulitnya dibedakan ketiga lapisan yang ada
Anatomi kandung kemih. A. Aspektus anteroposterior anatomi kandung kemih. Inset : dinding kandung kemih yang terdiri dari mukosa-submukosa-muskular dan lapisan tambahan. B. Foto mikrograf dinding kandung kemih. Mukosa kandung kemih yang kosong berbentuk lipatan atau rugae. Pengaturan serabut otot muskulus detrussor menyebabkan sulitnya dibedakan ketiga lapisan yang ada
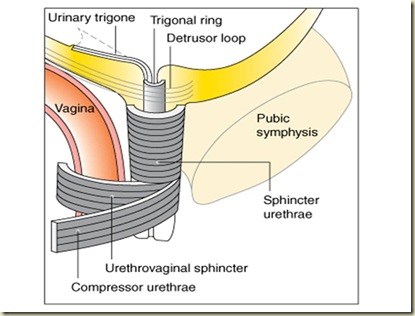 Komponen sfingter urethra : (1) Sfingter Urethra (SU) ; (2) Sfingter Urethrovaginal (UVS) dan (3) Kompresor Urethrae (CU) .
Komponen sfingter urethra : (1) Sfingter Urethra (SU) ; (2) Sfingter Urethrovaginal (UVS) dan (3) Kompresor Urethrae (CU) .
Sfingter urethrae adalah otot bergaris yang mengelilingi urethra. UVS dan CU berupa pita otot bergaris yang melengkung ke anterior didepan urethra dan mengadakan insersi ke jaringan fibromuskular dinding anterior vagina.
INERVASI
Traktus urinarius bagian bawah berada dibawah kendali serabut saraf simfatis dan parasimfatis.Serabut parasimfatis berasal dari S2 sampai S4. Stimulasi saraf parasimpatis dan pemberian obat golongan antikolinergik menyebabkan kontraksi muskulus Detrussor. Obat antikolinergik menurunkan tekanan intravesikal dan meningkatkan kapasitas kandung kemih.
Serabut simfatis berasal dari T10 sampai L2. Serabut simfatis memiliki komponen a dan β adrenergik. Serabut komponen β berujung di muskulus Detrussor dan ujung serabut komponen a terutama berada di urethra. Stimulasi a adrenergik menyebabkan kontraksi “bladder neck” dan urethra serta relaksasi muskulus detrussor. Nervus Pudendus ( S2 sampai S4) memberikan inervasi motoris pada sfingter urethra bergaris.
Sinyal aferen yang berasal dari kandung kemih, trigonum vesikalis dan urethra bagian proksimal berjalan menuju S2 sampai S4 melalui nervus hipogastrikus. Sensitivitas ujung saraf ini meningkat akibat infeksi akut, sistitis interstitsialis, sistitis akibat radiasi dan menyebabkan peningkatan tekanan intravesikal. Peningkatan tekanan intravesikal juga terjadi saat berdiri atau pada posisi terlalu kebelakang seperti terlihat pada obesitas, kehamilan atau tumor panggul.
Sinyal inhibisi diduga menjalar melalui nervus pudendus menuju S2 sampai S4 setelah adanya stimulasi mekanis pada daerah perineum dan kanalis ani. Keterangan ini menjelaskan mekanisme mengapa rasa nyeri pada perineum dan kanalis ani dapat menyebabkan retensio urine.
SISTEM SARAF PUSAT
Pada neonatus, penyimpanan dan pengeluaran urine berlangsung secara otomatis dan pengendaliannya setingkat reflek sakral. Pada tahap lanjut, koneksi dengan pusat yang lebih tinggi secara bertahap terbentuk, dan melalui latihan dan kebiasaan, reflek spinal menjadi dipengaruhi faktor sosial sehingga berkemih menjadi satu aktivitas yang terkendali. Pola pengeluaran air seni dapat terganggu oleh adanya penyakit saraf yang mengganggu pengaruh pusat yang lebih tinggi dari reflek spinal, atau berubah akibat adanya gangguan mental, lingkungan atau sosiologis.
 Gambar diatas memperlihatkan teori transmisi tekanan. Pada wanita dengan struktur penyangga organ panggul yang normal, peningkatam tekanan intra abdominal akan disebarkan secara merata ke sisi kontralateral kandung kemih dan urethra. Pada pasien dengan struktur penyangga organ panggul yang sudah terganggu peningkatan tekanan intra abdominal akan merubah sudut urethrovesikal dan terjadi inkontinensia
Gambar diatas memperlihatkan teori transmisi tekanan. Pada wanita dengan struktur penyangga organ panggul yang normal, peningkatam tekanan intra abdominal akan disebarkan secara merata ke sisi kontralateral kandung kemih dan urethra. Pada pasien dengan struktur penyangga organ panggul yang sudah terganggu peningkatan tekanan intra abdominal akan merubah sudut urethrovesikal dan terjadi inkontinensia
Tingkat 1 : inkontinensia hanya terjadi pada stress yang berat seperti batuk, bersin atau “jogging”
Tingkat 2 : inkontinensia terjadi pada stress yang sedang seperti bergerak cepat, mendaki atau menurni tangga
Tingkat 3 : inkontinensia terjadi pada stress ringan seperti berdiri lama. Pada posisi berbaring pasien dapat mengendalikan keluarnya air seni.
ETIOLOGI
Kehamilan, persalinan dapat mencederai penyangga “bladder neck” dan urethra bagian proksimal. Selain itu, kontinensia dapat terganggu akibat bertambahnya usia dan pada saat menopause.
Teori terjadinya SUI yang memiliki banyak penganut adalah bahwa patogenesis SUI adalah oleh karena “bladder neck” dan urethra bagian proksimal turun dibawah dasar panggul akibat adanya defek relaksasi panggul. Dengan demikian maka meningkatnya tekanan intraabdominal yang dipicu oleh batuk tidak disalurkan secara merata pada kandung kemih dan urethra . Resistensi urethral terganggu akibat meningkatnya tekanan kandung kemih sehingga terjadi kebocoran air seni.
PEMERIKSAAN PANGGUL
Inspeksi dinding vagina dilakukan dengan menggunakan spekulum ber daun tunggal ( spekulum Sim ) sehingga visualisasi bagian anterior dan “urethrovesical junction” menjadi jelas. Jaringan parut, ketegangan dan kerapuhan urethra akibat pembedahan vagina sebelumnya atau akibat cedera panggul terlihat dengan adanya jaringan parut pada dinding anterior vagina. Oleh karena bagian distal urethra bersifat ‘estrogen dependent” maka maka penderita vaginitis atropik juga menderita urethrtis atropik.
TES DIAGNOSTIK
Tes ini terutama untuk melihat reflek detrusor dan kemampuan pasien untuk mengendalikan reflek tersebut.
Sensasi pertama seharusnya terjadi saat volume mencapai 150 – 200 ml. Volume kritis yang dapat ditampung kandung kemih adalah 400 – 500 ml sebelum pasien merasakan keinginan keras untuk buang air kecil.
 Q-tip testpada pasien dengan hipermobilitas urethral. A. Sudut Q tip saat istirahat . B. Sudut Q tip saat maneuver valsava atau saat terjadi peningkatan tekanan intraabdominal. Penurunan urethrovesical junction menyebabkan defleksi keatas Q tip. Urge Urine Incontinence ditandai dengan gejala kontraksi detrussor yang tak terkendali pada tekanan 15 cm H20 pada pemeriksaan sistometrik
Q-tip testpada pasien dengan hipermobilitas urethral. A. Sudut Q tip saat istirahat . B. Sudut Q tip saat maneuver valsava atau saat terjadi peningkatan tekanan intraabdominal. Penurunan urethrovesical junction menyebabkan defleksi keatas Q tip. Urge Urine Incontinence ditandai dengan gejala kontraksi detrussor yang tak terkendali pada tekanan 15 cm H20 pada pemeriksaan sistometrik
Angka kejadian instabilitas kandung kemih pada populasi umum bervariasi antara 10 – 15%. Pada sebagian besar penderita, etiologi pasti instabilitas kandung kemih tidak diketahui.
Gejala klinik umumnya meliputi :

Dept.Obstetri Ginekologi FKK UMJ Jakarta

ANATOMI PANGGUL dan STRUKTUR PENYANGGA ORGAN PANGGUL
Secara anatomis, organ panggul seperti vagina – uterus – kandung kemih dan rektum dipertahankan pada posisi yang normal dalam panggul oleh sepasang muskulus levator ani bilateral yang kearah posterior mengalami fusi.Celah muskulus levator ani di bagian anterior disebut sebagai hiatus levator ani.
Kearah inferior, hiatus levator ani tertutup dengan diafragma urogenitalis.
Saat masuk kedalam panggul, urethra – vagina dan rektum melintas hiatus levator ani dan diafragma urogenitalis.
Fascia endopelvikum adalah fascia organ visera panggul yang membentuk kondensasi bilateral dalam bentuk ligamentum (yaitu ligamentum pubourethralis – kardinalis dan uterosakralis). Ligamentum tersebut menempelkan organ dengan fascia dinding lateral pelvis dan tulang panggul.

Corpus Perineal adalah titik pusat seluruh otot panggul. Meskipun saat meneran isi cavum abdomen mendesak organ panggul, organ panggul akan tetap berada pada tempatnya dan berada diatas “levator sling” dan corpus perinealis.
PROLAPSUS ORGAN PANGGUL
Prolapsus organ panggul adalah protrusi organ panggul kedalam dan keluar dari kanalis vaginalis. Protrusi dapat terjadi pada satu organ atau bersama sama.
ETIOLOGI
- Kehamilan
- Persalinan per vagina
- Menopause
- Peningkatan kronis tekanan intra abdomen
- Penyakit paru obstruktif kronik
- Konstipasi
- Asites
- Obesitas
- Trauma dasar panggul
- Faktor genetik
- Ras
- Penyakit jaringan ikat
- Pasca Histerektomi
- Rasa berat dan penuh dalam panggul
- Merasakan sesuatu yang keluar dari vagina
- Aktivitasmeneran yang disertai rasa tak nyaman dan disertai nyeri punggung
Kasus yang terabaikan seperti prosidentia ( prolapsus uteri melewati introitus vagina ) dapat disertai dengan komplikasi seperti leukorea purulen, ulserasi dekubitik, perdarahan atau bahkan karsinoma servik.
Sering disertai dengan keluhan miksi berupa:
- Sering buang air kecil
- Rasa penuh dalam vesika urinaria
- Inkontinensia urinae
- Retensio urinae ( pada prolapsus vagina anterior )
DIAGNOSA
Diagnosa ditegakkan melalui pemeriksaan vaginal dengan menggunakan Spekulum Sim yang berdaun tunggal. Mintalah pasien meneran sambil dokter menekan dinding posterior vagina. Dengan cara ini dapat terlihat penurunan dinding depan vagina beserta sistokel dan pergeseran muara urethra. Selanjutnya mintalah pasien meneran sambil menekan dinding anterior vagina, dengan cara ini dapat terlihat enterokel dan rektokel. Pemeriksaan rektal sering berguna untuk menunjukkan adanya rektokel dan membedakannya dengan enterokel.
Derajat prolapsus organ panggul dapat dilihat pada tabel berikut :

PENATALAKSANAAN
Tindakan profilaktik dengan mengatasi :
- Penyakit pernafasan dan metabolisme kronik
- Konstipasi
- Gangguan intra abdominal
- Pemberian estrogen pada wanita menopause
- Olah raga untuk menguatkan otot dasar panggul
- Pesarium :
- Keadaan umum tak memungkinkan tindakan pembedahan
- Kehamilan atau pasca persalinan
- Terapi dekubitus sebelum operasi
PEMBEDAHAN :
Tujuan utama pembedahan :
- Mengatasi keluhan
- Restorasi anatomi
- Restorasi fungsi organ visera
- Memulihkan fungsi seksual
KOLFORAFI POSTERIOR : digunakan untuk koreksi rektokel
PERINEORAFI : digunakan untuk mengatasi defisiensi corpus perineal.
ENTEROKEL :
Prinsip terapi seperti terapi hernia.
- Isi kantung dikurangi
- Leher kantung ( peritoneal sac ) diligasi
- Penutupan defek dengan mendekatkan ligamentum uterosakral dengan muskulus levator ani
- Kolforafi anterior
- Amputasi servik yang memanjang ( elongated cervix )
- Kolfoperineorafi posterior
- Menjahit ligamentum kardinale didepan puntung servik agar terjadi anteversi uterus
COLPOCLEISIS PARTIAL LeFort’s : menjahit sebagian dinding anterior dan posterior vagina sehingga uterus berada di bagian atas vagina yang sebagian sudah tertutup akibat disatukannya dinding depan dan belakang vagina..
COLPOCLEISIS TOTAL : Melakukan obliterasi total vagina
SUSPENSI PUNTUNG VAGINA ( COLPOPLEKSI ) yang dapat dikerjakan transvaginal atau transabdominal. Tindakan ini berupa penggantungan puntung vagina pada sakrum atau pada ligamentum sakrospinosum atau ligamentum uterosakral.
INKONTINENSIA URINAE
Inkontinensia urinae adalah keluarnya air seni tanpa sadar sehingga menimbulkan masalah higiene dan sosial bagi penderitanya .ANGKA KEJADIAN
Inkontinensia urine mengenai 10 – 25% kelompok wanita usia < 65 tahun ; 15 – 30% kelompok wanita usia > 65 tahun dan 50% kelompok wanita penghuni panti Wredha.
 FAKTOR RESIKO :
FAKTOR RESIKO :- Usia
- Kehamilan dan Persalinan
- Menopause
- Histerektomi
- Obesitas
- Gangguan fungsi
- Peningkatan tekanan intraabdominal kronis ( batuk kronis, konstipasi, akibat pekerjaan)
- Merokok
ANATOMI & FISIOLOGI TRAKTUS URINARIUS WANITA BAGIAN BAWAH
Pada wanita dewasa, urethra berupa sebuah tabung muskuler dengan panjang sekitar 3 – 4 sentimeter, bagian proksimal dilapisi dengan epitel transisional dan dibagian distal dilapisi dengan epitel pipih berlapis. Disekeliling urethra terdapat otot polos.Sfingter urethra berupa otot bergaris mengitari 2/3 distal urethra dan merupakan 50% dari resisten urethra total yang memeganag peranan agar tak terjadi inkontinensia. Adanya sfingter urethra ini juga memungkinkan dihentikannya aliran urine di akhir proses miksi.
2 buah Ligamentum pubouretral posterior membentuk mekanisme suspensi yang kuat pada urethra dan menahan urethra kearah depan serta mempertahankan kedekatannya dengan pubis saat terjadi stress. Ligamentum ini terbentang dari bagian bawah os pubis kearah batas antara bagian tengah dan 1/3 distal urethra

 Anatomi kandung kemih. A. Aspektus anteroposterior anatomi kandung kemih. Inset : dinding kandung kemih yang terdiri dari mukosa-submukosa-muskular dan lapisan tambahan. B. Foto mikrograf dinding kandung kemih. Mukosa kandung kemih yang kosong berbentuk lipatan atau rugae. Pengaturan serabut otot muskulus detrussor menyebabkan sulitnya dibedakan ketiga lapisan yang ada
Anatomi kandung kemih. A. Aspektus anteroposterior anatomi kandung kemih. Inset : dinding kandung kemih yang terdiri dari mukosa-submukosa-muskular dan lapisan tambahan. B. Foto mikrograf dinding kandung kemih. Mukosa kandung kemih yang kosong berbentuk lipatan atau rugae. Pengaturan serabut otot muskulus detrussor menyebabkan sulitnya dibedakan ketiga lapisan yang ada Komponen sfingter urethra : (1) Sfingter Urethra (SU) ; (2) Sfingter Urethrovaginal (UVS) dan (3) Kompresor Urethrae (CU) .
Komponen sfingter urethra : (1) Sfingter Urethra (SU) ; (2) Sfingter Urethrovaginal (UVS) dan (3) Kompresor Urethrae (CU) .Sfingter urethrae adalah otot bergaris yang mengelilingi urethra. UVS dan CU berupa pita otot bergaris yang melengkung ke anterior didepan urethra dan mengadakan insersi ke jaringan fibromuskular dinding anterior vagina.
INERVASI
Traktus urinarius bagian bawah berada dibawah kendali serabut saraf simfatis dan parasimfatis.Serabut parasimfatis berasal dari S2 sampai S4. Stimulasi saraf parasimpatis dan pemberian obat golongan antikolinergik menyebabkan kontraksi muskulus Detrussor. Obat antikolinergik menurunkan tekanan intravesikal dan meningkatkan kapasitas kandung kemih.
Serabut simfatis berasal dari T10 sampai L2. Serabut simfatis memiliki komponen a dan β adrenergik. Serabut komponen β berujung di muskulus Detrussor dan ujung serabut komponen a terutama berada di urethra. Stimulasi a adrenergik menyebabkan kontraksi “bladder neck” dan urethra serta relaksasi muskulus detrussor. Nervus Pudendus ( S2 sampai S4) memberikan inervasi motoris pada sfingter urethra bergaris.
FAKTOR PENGENDALI FUNGSI KANDUNG KEMIH
INERVASI SENSORISSinyal aferen yang berasal dari kandung kemih, trigonum vesikalis dan urethra bagian proksimal berjalan menuju S2 sampai S4 melalui nervus hipogastrikus. Sensitivitas ujung saraf ini meningkat akibat infeksi akut, sistitis interstitsialis, sistitis akibat radiasi dan menyebabkan peningkatan tekanan intravesikal. Peningkatan tekanan intravesikal juga terjadi saat berdiri atau pada posisi terlalu kebelakang seperti terlihat pada obesitas, kehamilan atau tumor panggul.
Sinyal inhibisi diduga menjalar melalui nervus pudendus menuju S2 sampai S4 setelah adanya stimulasi mekanis pada daerah perineum dan kanalis ani. Keterangan ini menjelaskan mekanisme mengapa rasa nyeri pada perineum dan kanalis ani dapat menyebabkan retensio urine.
SISTEM SARAF PUSAT
Pada neonatus, penyimpanan dan pengeluaran urine berlangsung secara otomatis dan pengendaliannya setingkat reflek sakral. Pada tahap lanjut, koneksi dengan pusat yang lebih tinggi secara bertahap terbentuk, dan melalui latihan dan kebiasaan, reflek spinal menjadi dipengaruhi faktor sosial sehingga berkemih menjadi satu aktivitas yang terkendali. Pola pengeluaran air seni dapat terganggu oleh adanya penyakit saraf yang mengganggu pengaruh pusat yang lebih tinggi dari reflek spinal, atau berubah akibat adanya gangguan mental, lingkungan atau sosiologis.
PENGENDALIAN KONTINENSIA
Kandung kemih normal dapat menahan urine oleh karena tekanan intraurethral lebih besar dari tekanan intravesikal. Ligamentum pubourethral dan fascia sekitarnya dapat mendukung peran urethra sehingga peningkatan tekanan intraabdominal secara mendadak dapat di transmisikan secara merata pada kandung kemih dan sepertiga proksimal urethra sehingga perbedaan tekanan diantara kedua struktur tersebut tetap sama. Sebagai tambahan, reflek kontraksi levator ani menimbulkan kompresi pada bagian tengah urethra. Gambar diatas memperlihatkan teori transmisi tekanan. Pada wanita dengan struktur penyangga organ panggul yang normal, peningkatam tekanan intra abdominal akan disebarkan secara merata ke sisi kontralateral kandung kemih dan urethra. Pada pasien dengan struktur penyangga organ panggul yang sudah terganggu peningkatan tekanan intra abdominal akan merubah sudut urethrovesikal dan terjadi inkontinensia
Gambar diatas memperlihatkan teori transmisi tekanan. Pada wanita dengan struktur penyangga organ panggul yang normal, peningkatam tekanan intra abdominal akan disebarkan secara merata ke sisi kontralateral kandung kemih dan urethra. Pada pasien dengan struktur penyangga organ panggul yang sudah terganggu peningkatan tekanan intra abdominal akan merubah sudut urethrovesikal dan terjadi inkontinensia “Stress Urinary Incontinence”
SUI adalah keluarnya air seni secara tidak terkendali pada urethra yang intak dan terjadi akibat peningkatan mendadak tekanan intraabdominal dan tidak terjadi kontraksi kandung kemih.Tingkat 1 : inkontinensia hanya terjadi pada stress yang berat seperti batuk, bersin atau “jogging”
Tingkat 2 : inkontinensia terjadi pada stress yang sedang seperti bergerak cepat, mendaki atau menurni tangga
Tingkat 3 : inkontinensia terjadi pada stress ringan seperti berdiri lama. Pada posisi berbaring pasien dapat mengendalikan keluarnya air seni.
ETIOLOGI
Kehamilan, persalinan dapat mencederai penyangga “bladder neck” dan urethra bagian proksimal. Selain itu, kontinensia dapat terganggu akibat bertambahnya usia dan pada saat menopause.
Teori terjadinya SUI yang memiliki banyak penganut adalah bahwa patogenesis SUI adalah oleh karena “bladder neck” dan urethra bagian proksimal turun dibawah dasar panggul akibat adanya defek relaksasi panggul. Dengan demikian maka meningkatnya tekanan intraabdominal yang dipicu oleh batuk tidak disalurkan secara merata pada kandung kemih dan urethra . Resistensi urethral terganggu akibat meningkatnya tekanan kandung kemih sehingga terjadi kebocoran air seni.
PEMERIKSAAN PANGGUL
Inspeksi dinding vagina dilakukan dengan menggunakan spekulum ber daun tunggal ( spekulum Sim ) sehingga visualisasi bagian anterior dan “urethrovesical junction” menjadi jelas. Jaringan parut, ketegangan dan kerapuhan urethra akibat pembedahan vagina sebelumnya atau akibat cedera panggul terlihat dengan adanya jaringan parut pada dinding anterior vagina. Oleh karena bagian distal urethra bersifat ‘estrogen dependent” maka maka penderita vaginitis atropik juga menderita urethrtis atropik.
TES DIAGNOSTIK
- Stress test
- Q tip test
- Urethrocystoscopy
- Cystometogram
- Pengukuran Tekanan Urethra
- Uroflowmetry
- Voiding Cystourethrogram
- Ultrasonography
SISTOMETROGRAM
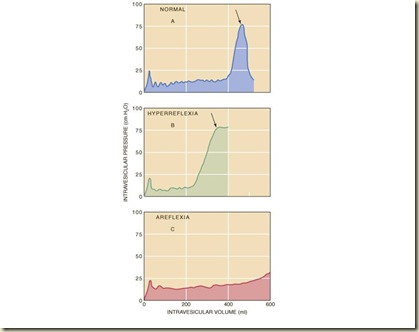
Sistometri terdiri dari tindakan mengembangkan kandung kemih dengan sejumlah volume air atau CO2 dan melihat adanya perubahan pada fungsi kandung kemih selama proses pengisian.Tes ini terutama untuk melihat reflek detrusor dan kemampuan pasien untuk mengendalikan reflek tersebut.
Sensasi pertama seharusnya terjadi saat volume mencapai 150 – 200 ml. Volume kritis yang dapat ditampung kandung kemih adalah 400 – 500 ml sebelum pasien merasakan keinginan keras untuk buang air kecil.

“Water Cystometrogram” pada pasien normal (A) ; pada pasien dengan hiperrefleksia detrussor (B) dan pada pasien dengan arefleksia detrussor ( hipotonik bladder )
Tanda panah pada gambar A dan B memperlihatkan puncak kontrraksi kandung kemih
Q TIP TEST
 Q-tip testpada pasien dengan hipermobilitas urethral. A. Sudut Q tip saat istirahat . B. Sudut Q tip saat maneuver valsava atau saat terjadi peningkatan tekanan intraabdominal. Penurunan urethrovesical junction menyebabkan defleksi keatas Q tip.
Q-tip testpada pasien dengan hipermobilitas urethral. A. Sudut Q tip saat istirahat . B. Sudut Q tip saat maneuver valsava atau saat terjadi peningkatan tekanan intraabdominal. Penurunan urethrovesical junction menyebabkan defleksi keatas Q tip. Angka kejadian instabilitas kandung kemih pada populasi umum bervariasi antara 10 – 15%. Pada sebagian besar penderita, etiologi pasti instabilitas kandung kemih tidak diketahui.
Gejala klinik umumnya meliputi :
- Sering merasa ingin buang air kecil
- Sering buang air kecil
- Inkontinensia
- Nokturia
- Obat antikolinergik ( Pro Banthine )
- Agonis β simpatomimetik (Alupen )
- Obat muskultropik (Urispas )
- Agonis Dopamin ( Bromokriptin )
- “Bladder Training”
- Stimulasi elektrik fungsional
PERBANDINGAN KELUHAN PADA WANITA DENGAN “STRESS INCONTINENCE” DENGAN “URGE INCONTINENCE” :

Bacaan Anjuran :
- American College of Obstetricians and Gynecologists: Pelvic Organ Prolapse. Practice Bulletin No. 79, February 2007
- Brubaker L, Bump R, Fynes M, et al: Surgery for pelvic organ prolapse. In Abrams P, Cardozo L, Khoury W, et al (eds): 3rd International Consultation on Incontinence. Paris: Health Publication Ltd., 2005a, p 1371
- Cundiff GW, Fenner D: Evaluation and treatment of women with rectocele: focus on associated defecatory and sexual dysfunction. Obstet Gynecol 104:1403, 2004 [PMID: 15572506]
- DeLancey JOL: Anatomy of the Female Bladder and Urethra. In Bent AE, Ostergard DR, Cundiff GW, et al (eds) Ostergard's Urogynecology and Pelvic Floor Dysfunction, 5th ed. Philadelphia, Lippincott Williams&Wilkins, 2003, p 9
- Hendrix SL, Cochrane BB, Nygaard IE, et al: Effects of estrogen with and without progestin on urinary incontinence. JAMA 293:935, 2005 [PMID: 15728164]
- McKinley M, O'Loughlin VD: Urinary system. In Human Anatomy. New York, McGraw-Hill, 2006, p 843
- Schaffer JI, Cundiff GW, Amundsen CL, et al: Do pessaries improve lower urinary tract symptoms? J Pelvic Med Surg 12:72, 2006
- Schaffer JI, Wai CY, Boreham MK: Etiology of pelvic organ prolapse. Clin Obstet Gynecol 48:639, 2005 [PMID: 16012231]
- Tarnay CM, Bhataia NN: Urinary incontinence. In DeCherney AH, Nathan L (eds): Current Obstetric&Gynecologic Diagnosis&Treatment, 10th ed. New York, McGraw-Hill, 2007. Available at: http://www.accessmedicine.com/content.aspx?aID=2390668. Accessed April 26, 2010
- U.S. Food and Drug Administration: Phenylpropanolamine (PPA) Information Page, 2005. Available at: http://www.fda.gov/cder/drug/infopage/ppa/default.htm. Accessed March 30, 2010
Kamis, 19 Agustus 2010
SITOLITIK VAGINOSIS
SITOLITIK VAGINOSIS

APA YANG DIMAKSUD DENGAN SITOLITIK VAGINOSIS ( cytolitic vaginosis )
Sitolitik vaginosis tidak jarang merupakan penyebab penyakit keputihan pada wanita.
APA PENYEBAB SITOLITIK VAGINOSIS ?
Dalam keadaan normal, pada vagina wanita dewasa terdapat koloni laktobasilus. Bakteri ini memproduksi asam laktat yang mempertahankan keasaman vagina dan kandungan hidrogen peroksida yang merupakan antiseptik. Kuman laktobasilus melindungi vagina terhadap infeksi kuman patogen dan sangat dibutuhkan agar vagina tetap dalam keadaan sehat.Sitolitik vaginosis terjadi akibat pertumbuhan laktobasilus secara berlebihan. Keberadaan laktobasilus secara berlebihan akan menimbulkan iritasi dan kerusakan terhadap sel mukosa vagina, Sel epitel yang rusak tersebut akan terkelupas dan berada dalam sekresi vagina.
APA GEJALA SITOLITIK VAGINOSIS?
Sejumlah penderita sitolitik vaginosis sering tidak mengeluhkan keadaan ini dan bahkan seringkali pula tidak sadar bila mereka menderita sitolitik vaginosis. Mereka baru menyadari adanya kelainan ini saat memperoleh hasil pemeriksaan hapusan vagina atau hapusan servik. Sejumlah penderita menyampaikan keluhan sebagai berikut :- Keluarnya cairan berwarna putih per vaginam dalam jumlah yang amat banyak, sifat cairan encer atau kental dan bergumpal
- Rasa gatal dan pedih pada vagina dan vulva (pruritus vulvae)
- Rasa pedih pada vulva (vulvodynia) terutama saat miksi (dysuria)
- Sakit saat sanggama (dyspareunia)
- Keluhan diatas mirip vaginitis akibat infeksi jamur. Seperti halnya infeksi jamur, penyakit ini seringkali menjadi semakin hebat pada paruh kedua siklus haid. Meskipun demikian, hapusan vagina seringkali tak dapat menemukan jamur penyebabnya yaitu candida albican. Pada kasus sitolitik vaginosis pH vagina berkisar 3.3 sampai 5.5, dan pengobatan dengan memberikan krim serta tablet anti jamur tidak efektif.
BAGAIMANA MENEGAKKAN DIAGNOSIS SITOLITIK VAGINOSIS?
Diagnosis sitolitik vaginosis harus dipertimbangkan pada wanita dewasa dengan keluhan vaginal yang tidak mereda atau seringkali berulang dengan terapi anti jamur. Pada kasus ini harus dilakukan pengambilan dan pemeriksaan sediaan hapusan vagina. Diagnosis ditegakkan bila hasil pemeriksaan memperlihatkan jumlah laktobasilus dan sel epitelial yang banyak serta tidak dijumpai adanya tanda infeksi jamur atau mikro organisme lain sebagai penyebab keputihan.BAGAIMANA PENGOBATAN SITOLITIK VAGINOSIS ?
Sebagian besar penderita tidak memerlukan terapi dan bila diberikan maka terapi anti jamur harus dihentikan.Pada wanita dengan keluhan sitolitik vaginosis dapat diberikan nasihat agar hanya menggunakan tampon saat menstruasi dan melakukan rendam duduk ( sitz baths ) atau bilas vagina dengan cairan sodium bicarbonat ( baking soda ) untuk meningkatkan pH vagina sehingga memperlambat laju pertumbuhan laktobasilus.
Gunakan 2 – 4 sendok makan baking soda yang dicampur air hangat secukupnya untuk rendam duduk beberapa kali dalam seminggu dan dilanjutkan seminggu sekali untuk mencegah kekambuhan.
Rabu, 04 November 2009
GINEKOLOGI ANAK dan REMAJA
 Sejak 5 dekade terakhir ini ruang lingkup pengetahuan ginekologi anak dan remaja berkembang pesat sebagai akibat bertambah rumitnya peranan remaja anak dan remaja dalam masyarakat. Saat ini, pengetahuan ginekologi anak dan remaja berkembang dari hasil pengamatan fisiologi perkembangan dan kasus-kasus kelainan yang terjadi serta pembahasan masalah-masalah yang berkaitan dengan kesehatan reproduksi remaja.
Sejak 5 dekade terakhir ini ruang lingkup pengetahuan ginekologi anak dan remaja berkembang pesat sebagai akibat bertambah rumitnya peranan remaja anak dan remaja dalam masyarakat. Saat ini, pengetahuan ginekologi anak dan remaja berkembang dari hasil pengamatan fisiologi perkembangan dan kasus-kasus kelainan yang terjadi serta pembahasan masalah-masalah yang berkaitan dengan kesehatan reproduksi remaja.Perawatan ginekologi dimulai sejak dari kamar bersalin melalui inspeksi pada genitalia eksterna sebagai bagian dari pemeriksaan rutin NEONATUS. Pemeriksaan genitalia eksterna dilanjutkan dengan pemeriksaan berikutnya yang memungkinkan untuk deteksi dini adanya infeksi, adhesi labial, kelainan kongenital dan bahkan tumor genitalia.
Indikasi untuk melakukan pemeriksaan ginekologi lanjutan yang lebih menyeluruh adalah bila seorang anak wanita menunjukkan adanya gejala dan keluhan kelainan pada traktus genitalia.
ACOG memberikan rekomendasi untuk melakukan pemeriksaan ginekologi anak wanita pertama kali pada usia 13 – 15 tahun sebagai bagian dari Ilmu Kesehatan Pencegahan. Pemeriksaan panggul dapat dilakukan pada remaja yang sudah melakukan aktivitas seksual pada usia > 18 tahun atau lebih awal bila terdapat indikasi medis. Terdapat sejumlah peralatan medis yang disediakan khusus untuk pemeriksaan ginekologi bagi anak dan remaja (vaginoskop, spekulum vagina untuk virgin).
Kelainan ginekologi paling sering pada masa kanak-kanak adalah vulvovaginitis. Vulvitis adalah masalah primer dan vaginitis adalah masalah sekunder yang penting oleh karena sering berkaitan dengan perdarahan pervaginam akibat benda asing, penyimpangan seksual, dan penyakit menular seksual.
Remaja adalah periode dalam kehidupan seseorang dimana terjadi maturasi fisiologi dan psikologi dari anak wanita menjadi seorang gadis remaja.
Periode transisi ini menyangkut perubahan emosi dan fisik yang sangat penting. Sebelum pubertas, organ reproduksi wanita dalam keadaan tenang.
Pubertas menghasilkan perubahan dramatik pada organ genitalia eksterna maupun organ genitalia interna.
ANATOMI DAN FISIOLOGI
Bayi wanita
Pada minggu-minggu pertama, sisa hormon seksual maternal dapat menghasilkan efek fisiologis pada wanita. Penonjolan payudara terjadi pada hampir seluruh bayi wanita yang dilahirkan pada kehamilan aterm. Pada beberapa kasus, pembesaran payudara terjadi secara menyolok dan kadang dapat terjadi pengeluaran sekret dari puting susu.
Labia major menggelembung dan labia minor menebal serta menonjol keluar.
Terdapat pembesaran klitoris dengan index normal ≤ 0.6 cm2 ( clitoral index (cm2) = panjang (cm) x lebar (cm) )
Himen pada awalnya mengalami pembengkakan dan menutupi orifisium urethra externa.
Sering terdapat fluor albus yang terdiri dari mukosa servik dan pengelupasan sel vagina.
Panjang vagina ± 4 cm. Panjang uterus ± 4 cm tanpa disertai dengan fleksi aksial. Perbandingan panjang corpus dengan panjang servik = 3 : 1.
Epitel silindris keluar dari ostium uteri eksternum yang nampak sebagai “eversifisiologik” berwarna kemerahan.
Pada anak-anak, ovarium merupkan organ abdomen yang tak dapat diraba pada pemeriksaan panggul atau rectal.
Perdarahan pervaginam dapat terjadi sesaat setelah lahir akibat penurunan kadar estrogen yang mengakibatkan pengelupasan endometrium. Perdarahan vagina ini biasanya berlangsung selama 1 minggu.
Anak wanita
Pada awal masa anak-anak, organ genitalia wanita mendapatkan stimulasi estrogen secara minimal. Labia major mendatar dan himen menipis.
Klitoris tetap kecil dengan clitoral index yang tidak berubah.
Vagina tertutup dengan mukosa yang atropik dengan sedikit rugae (lipatan mukosa vagina) dan rentan terhadap trauma serta infeksi.
Vagina mengeluarkan sekresi cairan yang sedikit asam ( atau netral ) bercampur dengan flora bakteri.
Fornix vagina masih belum terbentuk sampai dengan pubertas, sehingga servik dalam keadaan menyatu dengan puncak vagina.
Ukuran uterus berkurang dan mencapai ukuran saat lahir pada usia 6 tahun.
Dengan semakin bertambahnya maturitas, ovarium membesar dan turun kerongga pelvis. Jumlah dan ukuran folikel ovarium bertambah.
Pada saat laparotomi, uterus terlihat sebagai pita jaringan ikat yang tipis pada daerah anteromedial ligamentum latum. Pada palpasi kadang-kadang dapat diraba adanya batas-batas uterus. Ovarium terlihat sebagai bentukan kistik akibat perkembangan folikel.
Anak gadis
Pada usia 7 – 10 tahun, genitalia eksterna sudah memperlihatkan adanya tanda-tanda rangsangan estrogen.
Terjadi penebalan mons pubis, labia major dan labia minor sedikit membulat. Himen menebal dan menjadi transparan.
Vagina memanjang dan mukosa menebal. Rasio corpus uteri dengan servik menjadi 1 : 1.
Penentuan index maturasi saat ini (perbandingan antara sel basal : parabasal dan superfisial) menunjukkan rasio 75 : 25 : 0 atau 70 : 25 : 5.
Pada usia 9 – 10 tahun, uterus mulai tumbuh dan perubahan bentuk uterus terutama akibat dari proliferasi miometrium. Menjelang menarche terjadi proliferasi endometrium.
Remaja wanita
 Pada awal pubertas ( usia 10 – 13 tahun ), penampilan genitalia eksterna sudah menyerupai wanita dewasa. Kelenjar Bartholine mulai menghasilkan lendir sebelum menarche. Panjang vagina sudah mencapai ukuran wanita dewasa yaitu 10 – 12 cm , konsistensi lebih lentur dengan mukosa yang menebal. Sekresi vagina menjadi asam dan lactobacillus muncul kembali. Fornix vagina sudah terbentuk sehingga servik terpisah dari puncak vagina. Corpus uteri tumbuh dengan cepat dan mencapai ukuran dua kali lipat dari servik.
Pada awal pubertas ( usia 10 – 13 tahun ), penampilan genitalia eksterna sudah menyerupai wanita dewasa. Kelenjar Bartholine mulai menghasilkan lendir sebelum menarche. Panjang vagina sudah mencapai ukuran wanita dewasa yaitu 10 – 12 cm , konsistensi lebih lentur dengan mukosa yang menebal. Sekresi vagina menjadi asam dan lactobacillus muncul kembali. Fornix vagina sudah terbentuk sehingga servik terpisah dari puncak vagina. Corpus uteri tumbuh dengan cepat dan mencapai ukuran dua kali lipat dari servik.Ovarium sudah berada dalam panggul.
Karakteristik seksual sekunder terlihat dan sering terjadi perubahan yang cepat selama periode premenarche lanjut. Bentuk tubuh sudah lebih bulat khususnya pada bagian bahu dan paha. Estrogen meningkatkan penimbunan lemak tubuh dan mengawali pertumbuhan stroma dan ductus payudara. Kadang-kadang terjadi leucorrhoe fisiologik.
Pertumbuhan rambut pubis berada dibawah kendali androgen adrenal. Pola rambut pubis seperti segitiga dengan basis diatas mons pubis.
Pertumbuhan rambut axilla berlangsung lebih lambat sebagai akibat dari rangsangan hormon adrenocorticosteroid
Perkembangan karakteristik seksual sekunder menurut Marshall and Tanner terlihat pada tabel 1 dibawah :
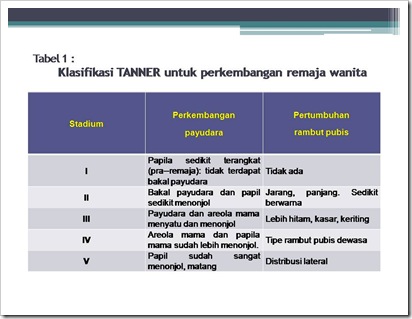


PEMERIKSAAN GINEKOLOGI
BAYI , ANAK WANITA DAN GADIS REMAJA
Pemeriksaan Bayi Baru Lahir wanitaPada genitalia ambigous, harus segera dilakukan tindakan untuk mencegah dehidrasi dan gangguan keseimbangan elektrolit oleh karena sering disertai dengan hiperplasia adrenal kongenital.
- Pemeriksaan Umum
- “webbed neck”, tumor dalam abdomen, edema lengan dan kaki, coarctatio aortae biasanya disertai dengan kelainan genitalia.
- Klitoris
- Pembesaran klitoris biasanya disertai dengan hiperplasia adrenal kongenital.
- Penyebab lain yang harus dipertimbangkan adalah : true hermaproditisme dan male pseudohermaphroditisme.
- Vagina
- Orifisium vagina dapat dilihat dengan memisahkan labia. Bila tidak terlihat maka perlu dipikirkan adanya himen imperforatus atau agenesis vagina.
- Adanya masa inguinal mencurigakan bahwa bayi tersebut secara genetik adalah pria ( adescensus testis ).
- Pemeriksaan recto abdominal.
- Umumnya uterus dan adneksa tak dapat diperiksa melalui pemeriksaan rectal.
- Pemeriksaan rectal perlu untuk memastikan patensi kanalis anorectal.
Pemeriksaan premenarche dan peripubertal dipusatkan pada keluhan utama yang ada yaitu : pruritus, disuria, perubahan warna kulit dan leukorea.
Pada pemeriksaan anak wanita, sangat diperlukan bantuan ibu yang bersangkutan untuk memberikan rasa aman bagi anak yang diperiksa.
Pada anak usia sekitar 5 tahun, pemeriksaan dilakukan dengan menempatkan anak dalam pangkuan ibunya sambil dipeluk dari arah belakang.

Gambar 1 : Posisi anak dalam pelukan ibunya dan merasa aman berada diantara kdua lengan ibunya. Ibu dapat membantu pemeriksaan dengan menahan kaki anak agar daerah genitalia terbuka
Pada anak yang lebih besar, pemeriksaan dapat dilakukan dengan posisi “knee – chest”
Pasien anak-anak dan remaja lebih menyukai dokter yang menggunakan baju dokter saat melakukan pemeriksaan pada daerah-daerah yang sensitif. Penjelasan pada anak yang lebih dewasa dengan memperlihatkan instrumen yang akan digunakan serta meminta anak tersebut untuk membantu jalannya pemeriksaan sangat membantu berlangsungnya pemeriksaan ginekologi.
![clip_image002[4] clip_image002[4]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEgP9b2egqKr0sTnfk4HNOeX1s-LJ3aeUQX0gR3oZPO6TC641tr-r7pAS_H_qvQlgQIyCxNwh4fc-XuX1vn7elP8p_SgTd9xDTCLB-VTHzJWIXhxwBA-Pz17dYof8OuxJcbWEWuXT9QkRWNA/?imgmax=800)
Gambar 2 : Posisi “Knee-Chest” yang dapat digunakan untuk pemeriksaan servik dan vagina.
- Pemeriksaan Fisik
- Inspeksi umum
- Keadaan umum
- Status gizi
- Bentuk tubuh
- Kelainan gross anomalia yang ada
- Payudara
- Penonjolan payudara terjadi pada usia sekitar 8 – 9 tahun
- Perkembangan puting susu dan payudara secara dini dapat merupakan tanda awal sexual procoxious Pengamatan lanjutan yang dapat dilakukan adalah penilaian “bone age” dengan mengikuti pertambahan tinggi badan serta pertumbuhan payudara 3 bulan berikutnya
- Abdomen
- Inspeksi dan palpasi abdomen dilakukan sebelum inspeksi genitalia. Bila anak tersebut merasa geli, atasi dengan menempatkan satu tangannya pada tangan pemeriksa
- Ovarium pada masa premenarche berada dipelvik bagian atas sehingga tumor ovarium biasanya dianggap sebagai tumor abdomen.
- Hernia inguinalis jarang terjadi pada anak wanita dan umumnya tanpa gejala. Untuk dapat memperlihatkan adanya hernia, anak diminta berdiri dan meningkatkan tekanan intra-abdominal; seperti sedang meniup balon.
- Genitalia
- Vulva dan vestibulum dapat dilihat dengan menekan perineum kearah lateral – bawah menggunakan ibu jari dan telunjuk tangan kanan yang terpisah ( berbentuk huruf V )
- Bila perlu untuk melihat dinding vagina, labia dipegang antara ibu jari dan jari telunjuk kemudian ditarik keluar
- Perhatian khusus pada higiene perineum, oleh karena higiene yang buruk merupakan predisposisi vulvovaginitis.
- Pemeriksaan pada lesi kulit, eksoriasi perineal , ulcus dan tumor.
- Himen imperforatus terjadi pada 3 – 4% kasus dan tidak memerlukan terapi sampai pubertas.
- Bila diduga terdapat tumor genitalia dapat dilakukan pemeriksaan ultrasonografi abdomen.
- Vaginoskopi
Kadang-kadang diperlukan menggunakan peralatan khusus untuk melakukan pemeriksaan 1/3 proksimal vagina sebagai sumber dari perdarahan, untuk melihat patensi traktus genitalis, untuk melihat dan mengeluarkan benda asing atau untuk menyingkirkan kemungkinan adanya cedera dibagian dalam vagina.Pemeriksaan Remaja Wanita
Pemeriksaan memerlukan anaesthesia umum.
Peralatan yang dapat dipakai adalah vaginoskop atau dengan menggunakan urethroskop atau laparoskop.
Pada bayi vaginoskop yang digunakan adalah yang berukuran 0,5 cm dan pada gadis premenarche ukurannya adalah 0.8 cm.
Kunjungan remaja wanita pertama kali seringkali diwarnai dengan perasaan cemas dan ketakutan.
Diperlukan kesabaran untk membuat remaja menjadi percaya diri dan tidak mengalami rasa kecemasan dan ketakutan secara berlebihan.
Dokter harus dapat meyakinkan remaja bahwa dirinya adalah seorang pasien yang memerlukan pertolongan.
Pertanyaan mengenai perilaku resiko tinggi termasuk perilaku seksual dan PMS harus ditanyakan secara pribadi.
Setelah anamnesa, pasien diberi penjelasan terperinci mengenai rencana pemeriksaan dan diyakinkan bahwa pemeriksaan tersebut tidak menimbulkan rasa sakit.
Pemeriksaan dilakukan dengan ditemani oleh pengantar wanita.
Pemeriksaan payudara adalah bagian intergral dari pemeriksaan ginekologi. Namun masih merupakan kontroversi mengenai perlunya penyuluhan tentang “Breast self examination” mengingat bahwa angka kejadian keganasan payudara pada remaja sangat rendah.
Pemeriksaan dilakukan disertai dengan penjelasan tentang pemeliharaan kesehatan organ genitalia yang bersangkutan serta penjelasan mengenai fungsinya. Bila perlu, pasien diberi cermin kecil sehingga dapat menyaksikan organ genitalia yang dimaksud.
Pemeriksaan inspeculo dapat dilkukan dengan menggunakan speculum kecil berukuran sekitar 1 cm ( Huffman Graves speculum dan Pedersen speculum )
Speculum Graves yang besar hanya sesuai untuk multipara dan tidak sesuai untuk virgin.
Kunjungan ginekologi sangat bermanfaat dalam mengevaluasi status kesehatan dasar secara menyeluruh misalnya untk pemberian vaksin hepatitis B, vaksinasi tetanus dan measles mump rubella (MMR)
Pemeriksaan Remaja Wanita berkaitan dengan kekerasan seksual
38% remaja wanita merupakan korban kekerasan seksual sebelum usia 18 tahun.
26% remaja wanita antara usiua 9 – 12 tahun dilaporkan pernah mengalami pelecehan atau kekerasan seksual.
- Anamnesa
Mengapa terjadi kekerasan seksual dan siapa pelakunya.
Dokter mencatat sikap dan status mental dari korban serta bagaimana interaksi korban dengan orangtuanya atau dengan orang lain.
Korban kekerasan seksual harus secepatnya dibawa pergi dari lingkungan yang tak aman bagi dirinya.
Pencatatan dilakukan sesuai dengan kata-kata yang disampaikan oleh korban. Meskipun diperlukan keterangan yang terinci, korban tidak perlu mengulangi penjelasan yang sudah diberikan secara berulang-ulang (kejadian tersebut merupakan trauma pasikologis yang sangat besar bagi korban).
Bila korban masih sangat muda maka keterangan juga dapat diperoleh dari orang lain yang mengetahui kejadian tersebut.
- Pemeriksaan fisik
- Deteksi cedera yang terjadi
- Trauma himen, umumnya terjadi robekan pada posisi jam 3 dan 9
- Iritasi vulva sering terjadi pada anak kecil akibat higiene yang kurang, maserasi kulit akibat kelembaban pada pembalut wanita atau ekskoriasi akibat infeksi lokal ( bukan tanda spesifik dari kekerasan seksual )
- Pengumpulan bahan bukti
- Pasir atau rumput yang mungkin ada harus ditempatkan dalam wadah khusus.
- Kerokan dari bawah kuku ( hasil dari cakaran pada pelaku ), potongan rambut, semen ( diperiksa dengan menggunakan “woods lamp” dan sinar ultraviolet ) diambil dengan “cotton bud” untuk dianalisa lebih lanjut.
- Bila terjadi penetrasi vaginal, cairan vagina diambil dengan kateter dan diperiksa lebih lanjut.
- Pemeriksaan sediaan basah secara langsung dapat digunakan untuk melihat adanya gerakan sperma.
- Hapusan harus diambil dari rektum, vagina, urethra dan pharynx
Gejala klinik klasik : iritasi introitus vaginae dan leucorrhoe
Patofisiologi pada sebagian besar kasus vulvovaginitis pada anak-anak adalah adalah iritasi vulva yang berkaitan dengan infeksi pada 1/3 bagian distal vagina.
75% kasus vulvovagintis disebabkan oleh etiologi non spesifik.
25% biakan dapat dijumpai adanya Neisseria Gonorrhoica, Trichomonas Vaginalis dan etiologi spesifik lainnya.

Dari : Caprano VJ : Pediatric Gynecology. In Danforth DN ed : Obstetrcis and gynecology ed 4. Philadelphia , 1981, Harper & Row Publisher Inc.

Dari : Pierce AM, Hart CA : Arch Dis Child 67 : 509, 1992
Iritasi vulva dapat terjadi secara sekunder akibat atopik alergi, infeksi kulit atau infeksi saluran nafas, benda asing, UTI, penyakit kulit vulva, ureter ectopic atau kekerasan seksual
Penyebab utama dari vulvovaginits pada masa anak-anak adalah higiene yang buruk.
Anak-anak wanita sangat rentan terhadap infeksi vulva oleh karena :
- Secara fisiologik, vulva dan vagina anak-anak lebih sering terpapar pada infeksi bakteri dibandingkan wanita dewasa.
- Akibat belum adanya timbunan lemak pada labia, maka saat anak meneran 1/3 bagian distal vagina akan terbuka dan tak terlindungi.
- Epitel vulva dan vagina belum terlindungi oleh estrogen sehingga sensitif terhadap iritasi dan infeksi.
- Epitel vagina memiliki pH yang netral sehingga merupakan media yang baik untuk pertumbuhan mikroorganisme.
- Glikogen , laktobasilus dan antibodi pada vagina anak-anak wanita sangat sedikit sehingga rentan terhadap infeksi.
- Secara anatomis anus anak sangat dekat dengan vulva, sehingga seringkali terjadi kontaminasi vulva dari anus saat defekasi.
- Pada anak-anak dengan infeksi saluran nafas bagian atas sering terjadi autoinokulasi khususnya dengan Grup A beta – hyemolitik streptococcus.
- Celana dalam anak-anak seringkali sangat ketat dan terbuat dari bahan non-absorben (nylon) sehingga menyebabkan kulit vulva menjadi hangat dan lembab sehingga mudah terjadi vulvovaginitis.
Adanya benda asing dalam vagina biasanya disertai dengan leukorohe berdarah dan sangat berbau.
Pada usia antara 6 – 12 tahun, sering terjadi leukorhe berlebihan akibat tingginya kadar estrogen. Keputihan yang putih keabu-abuan tersebut biasanya tidak bersifat iritatif.
Terapi :
- Perbaikan higiene
- Untuk iritasi dapat diberikan kompres dengan “boorwater” ( larutan Burow’s)
- Pada kasus berulang dapat diberikan antibiotika topikal dan oral selama 10 – 14 hari
- Krim estrogen pada vulva (jangan dalam vagina) waktu malam hari. Pemberian krim estrogen tidak lebih dari 2 minggu.
- Bila vulvovaginitis disebabkan oleh “pinworms” (cacing) maka diberikan mebendazole.
Lichen Sclerosus vulva umumnya terlihat pasca menopause, namun kadang-kadang juga terjadi pada anak-anak. Pada anak-anak keadaan ini tidak memiliki potensi keganasan.ADHESIVE VULVITIS
Keluhan : iritasi vulva – dysuria dan pruritus.
Terapi : perbaikan higiene, kortikosteroid topikal jangka pendek untk mengurangi pruritus.
Keadaan ini biasanya menghilang setelah pubertas.
Sering terjadi pada masa prepubertas dengan etiologi yang tak jelas dan mungkin akibat rendahnya kadar estrogen.Terapi :
Kulit vulva sangat tipis dan garukan tangan akibat iritasi menyebabkan terkelupasnya kulit labia sehingga dapat mengalami pelekatan satu sama lain. Keadaan ini harus dibedakan dengan agenesis vagina kongenital.
Gejala utama : Dysuria, vulvitis berulang dan infeksi vagina
- Krim Estrogen 2 dd 1 selama 7 hari untuk mencegah fusi labia
- Terapi pembedahan untiuk memisahkan fusi yang sudah terjadi
- Perbaikan higiene
Sebagian besar terjadi akibat kecelakaan dan sebagian memerlukan penanganan bedah oleh karena kondisi yang dapat mengancam jiwa.Trauma Vulva
Pada kasus cedera genital, dokter harus berpikir tentang kemungkinan adanya kekerasan seksual pada anak tersebut.
Kontusio vulva umumnya tidak memerlukan terapi khusus.Trauma Vagina
Dapat terjadi hematoma yang bundar, tegang, echymotic.
Hematoma kecil dapat dikendalikan dengan pemberian kompres dingin lokal dan vulva harus dipertahankan agar dalam keadaan kering dan bersih.
Bila hematoma besar dan cenderung membesar, harus dilakukan insisi untuk mengeluarkan bekuan darah dan menjahit sumber perdarahan.
Bila sumber perdarahan tak dapat diindetifikasi, pasang tampon dan lakukan penekanan selama 24 jam serta berikan atibiotika profilaksis.
Cedera himen biasanya menyebabkan sedikit perdarahan.
Sebagian besar terjadi pada dinding lateral vagina dan menyebabkan sedikit perdarahan
Bila terjadi cedera pada puncak vagina, harus dilakukan eksplorasi pada rongga panggul untuk melihat keadaan ligamentum latum.
Intergitas usus dan vesica urinaria diperiksa dengan melakukan katererisasi dan pemeriksaan rectum.
![clip_image002[6] clip_image002[6]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEh4W454o24mkoolehUp6TiU68ToaM2SgSV5ZHk6stZp4z4j-8VOLaSj-O27AToRn-2SIw5g-GFtSimpd9py7eZfjDRz5oP1B9qIoB8vaXFZC1gnByfeojKDIeGgviPd1Dforj0XR9VVeHvE/?imgmax=800)
Gambar 3 : Perforasi transvaginal pada cavum douglassi.
Perdarahan minimal akibat robekan himen merupakan gejala satu-satunya saat datang dirumah sakit.
Trauma anogenital
Cedera fisik pada sebagian besar korban kekerasan seksual tidak selalu bertahan lama dan pemeriksaan tidak selalu dapat menemukan cedera akibat kekerasan tersebut. Apalagi bila pemerikaan dilakukan beberapa minggu setelah kejadian.ANOMALI KONGENITAL TRAKTUS GENITALIS WANITA
Cedera pada vulva dapat disebabkan oleh manipulasi vulva atau introitus vaginae tanpa penetrasi atau geseran penis pelaku korban (“dry intercourse”). Seringkali hanya ditemukan adanya eritema, pembengkakan dan lecet pada labia dan vestibulum. Cedera sangat terbatas dan hanya meliputi kulit sehingga akan segera membaik dalam beberapa hari tanpa pengobatan.
Anomali kongenital genitalia dapat dibedakan menjadi golongan dengan sexual ambiguitas ( intersex ) dan bukan intersex.INTERSEX
Individu intersex memiliki ambiguitas genitalia eksterna yang bermakna dimana jenis gender tak dapat segera ditentukan pada awal masa kehidupan .
Sebagian besar neonatus yang lahir dengan ambigious genitalia, secara genetik adalah wanita namun memiliki hiperplasia adrenal kongenital.HIPERPLASIA ADRENAL KONGENITAL
Beberapa diantaranya menderita tumor adrenal atau drug – induced virilism.
Pada kasus yang sangat jarang, neonatus adalah hermaphrodite yang memiliki testis dan ovarium serta genitalia eksterna yang ambigous.
Angka kejadian 1 : 10.000 neonatus dan termasuk dalam golongan defek enzymatik yang mencegah terjadinya sintese kortison dari progesteron.GONADAL DYSGENESIS
Rendahya kadar kortison menyebabkan aksis hipothalamus-hipofisis melepaskan sejumlah corticotropin yang merangsang kelenjar adrenal untuk menghasilkan androgen sehingga menyebabkan terjadinya virilisasi genitalia eksterna.
Defek enzym yang utama adalah defisiensi C-21-hydroxylase ( pada 90% kasus).
Pada ¾ kasus, genitalia eksterna yang ambigous adalah satu-satunya manifestasi ; pada ¼ kasus yang lain tidak terjadi produksi aldosteron sehingga pasien memperlihatkan adanya “salt-losing syndrome”.
Pada penderita ambigous genitalia harus dilakukan pemeriksaan kemungkinan adanya hiperplasia adrenal kongenital dengan menentukan seks kromosoma dan mengukur kadar 17 hydroxy progesteron. Bila kadarnya > 7 mmmol/L, diagnosa dapat dipastikan dan harus dilanjutkan dengan pengukuran elektrolit serum.
Terapi bersifat urgen untuk mencegah kematian akibat hilangnya garam tubuh.
Terapi pada neonatus berupa pemberian kortison atau derivatnya dan dilakukan pengamatan yang ketat.
Koreksi pembedahan bila perlu dapat dilakukan pada usia 3 – 4 tahun.
Terdapat 2 golongan utama : “pure gonadal dysgenesis” dan Syndroma TurnerPure Gonadal Dysgenesis
Pada keadaan ini terdapat seorang gadis dengan perkembangan payudara yang normal.Sindroma Turner
Analisa kromosome menunjukkan adanya mosaic 46 XO/XX
Pada remaja wanita terlihat tubuh yang pendek dan tidak mengalami pertumbuhan pubertas secara normal.TESTICULAR FEMINIZATION
Terdapat belakang leher yang lebar ( “webbed neck” ) dan deformitas lainnya.
Keluhan utama adalah tidak adanya haid dan hasil pemeriksaan lebih lanjut menunjukkan tingginya kadar FSH dan LH serta analisa kromosome dengan 46 XO.
Terapi yang diberikan oleh dokter anak adalah terapi pengganti hormonal untuk membantu pertumbuhan payudara dan traktus genitalia serta mencegah osteoporosis.
Ovarium tidak mengandung follicle sehingga penderita ini adalah steril.
Penderita memerlukan konseling dan diberikan informasi mengenai perlunya pemberian terapi pengganti hormonal untuknya serta dapat menerima keadaan dirinya.
Konselor harus meyakinkan bahwa keadaan ini tidak mengganggu masalah yang berkaitan dengan seksualitas.
Secara fisik, karakteristik eksternal penderita adalah wanita dengan pertumbuhan payudara yang normal sehingga penderita dianggap sebagai wanita.SINDROMA KLINEFELTER
Keprihatinan baru muncul saat tidak adanya menstruasi yang diharapkan.
Pemeriksaan menunjukkan bahwa vagina pendek dan dengan ujung yang buntu.
Karyotyping 46 XY sehingga pada dasarnya penderita adalah laki-laki.
Gonad dapat dijumpai dalam cavum abdomen atau dalam kantung hernia.
Penderita memproduksi testosterone namun jaringan tubuh tidak memiliki enzym alfa reductase yang diperlukan untuk merubah testosteron menjadi dihydroxytestosterone dan tidak terdapat sel-sel reseptor dalam jaringan genital serta kulit.
Testis dapat mengalami keganasan sehingga perlu pengangkatan dan diberikan terapi hormonal pengganti.
Tubuh penderita jangkung, fenotipe wanita dengan pubertas yang terlambat serta memiliki penis kecil dan testis.PUBERTAS DINI
Pemeriksaan kromosome : 47 XXY atau 46 XY/XXY
Libido umumnya rendah dan dapat diperbaiki dengan testosteron implan namun penis yang kecil menyebabkan kesulitan dalam melakukan hubungan seksual.
Pubertas dini - Pubertas precocius menunjukkan bahwa maturasi seksual terjadi sebelum usia 9 tahun. Sebagian besar kasus adalah merupakan pembawaan, namun perlu disingkirkan adanya tumor ovarium atau adanya tumor lain yang mensekresi hormon adrenal.
Pemeriksaan meliputi :
- Anamnesa dan pemeriksaan lengkap
- Pemeriksaan pertumbuhan tulang
- Ultrasonografi, CT scan atau MRI untuk menyingkirkan kemungkinan tumor adrenal dan melakukan pencitraan medis pada otak.
Penderita ( dan orang tuanya ) memerlukan dukungan psikologi mengingat bahwa dirinya ( atau diri anaknya ) akan berbeda dengan kelompok individu lain seusianya.
Bila usia tulang sudah lanjut, maka pada awalnya gadis itu akan nampak jangkung namun akibat penutupan epifise yang terlalu dini maka selanjutnya dia akan menjadi bertubuh pendek.
Beberapa hormon telah dicoba untuk kasus ini. GnRH analog intranasal setiap hari atau sediaan depot setiap bulan dapat diberikan untuk merubah perkembangan fisik.
PENYAKIT MENULAR SEKSUAL pada REMAJA
Penyakit menular seksual adalah infeksi yang sering terjad pada remaja.KONTRASEPSI UNTUK REMAJA
Setiap tahun, sekitar 25% remaja usia 13 – 19 tahun dengan aktitas seksual mengalami infeksi PMS.
Semakin muda usia melakukan hubungan seksual pertama kali semakin tinggi resiko untuk menderita PMS.
PMS bakterial tersering adalah akibat infeksi chlamydia dengan skuale berupa penyakit radang panggul , kehamilan ektopik dan infertilitas.
8% penderita HIV terjadi pada penderita usia 12 – 19 tahun dan sebagian besar tidak menunjukkan gejala apapun.
Pada tahun 1996 di USA , 60% p enderita gonorrhoe, 25% penderita syphylis dan 17% penderita Hepatitis B terjadi pada kelompok usia 15 – 24 tahun. Pada saat memasuki pendidikan lanjutan, 43% wanita menderita infeksi HPV.
70% penderita infeksi panggul berusia kurang dari 25 tahun
Angka kejadian infeksi panggul pada remaja wanita usia 15 tahun dengan aktivitas seksual adalah 1 : 8 dan pada usia 16 tahun sekitar 1 : 10.
Penyakit Infeksi Panggul diterapi dengan perawatan di RS dan pemberian antibiotika intravena.
95% kehamilan remaja adalah peristiwa yang tidak diharapkan.KEHAMILAN REMAJA
Pada usia 18 tahun, 25% remaja pernah mengalami kehamilan.
50% kehamilan remaja terjadi dalam 6 bulan pertama sejak aktivitas seksual dimulai.
Kontrasepsi adalah pencegahan kehamilan secara sukarela. Advis yang sebaiknya diberikan adalah saran untuk menunda aktivitas seksual. Bila hal ini merupakan hal yang sulit dilaksanakan, maka penjelasan dari berbagai macam jenis kontrasepsi yang ada dapat dijelaskan dengan secara rinci dan remaja dibantu untuk memilih jenis yang sesuai. Misalnya untuk remaja yang mengalami kesulitan untuk mengingat saat minum pil atau kesulitan dalam menyembunyikan pil dari orangtuanya maka dapat diberikan injeksi medroxyprogesteron acetat.
Keuntungan kontrasepsi bagi remaja : menurunkan nyeri haid, meningkatkan keteraturan haid, menurunkan resiko penyakit radang panggul, anemia dan penyakit payudara fibrokistik, memperbaiki fertilitas jangka panjang dan mengatasi acne dan hirsuitisme.
Pentingnya pencegahan kehamilan dan penyakit menular seksual juga harus diperhatikan, pemakaian metode penghalang (barrier methode) dapat dijadikan bahan pertimbangan.
Kontrasepsi darurat dengan regimen terapi progestin-only atau kombinasi estrogen-progestin merupakan cara yang sangat efektif untuk mencegah kehamilan dengan penggunaan yang tepat.
Sejak dulu sudah disadari bahwa kehamilan remaja adalah kehamilan resiko tinggi. Sebagian dari kasus kehamilan remaja berasal dari kelompok sosial ekonomi rendah, pendidikan rendah ,status kesehatan rendah , nutrisi yang buruk, perokok, penyalah gunaan obat atau kelompok dengan angka kejadian PMS yang tinggi.Rujukan
Status nutrisi merupakan hal yang sangat penting dimana kandungan mineral tulang, penyimpanan zat besi, intake kalori yang tidak memadai seringkali terdapat pada remaja dan anemia defisiensi besi sering terjadi pada kasus kehamilan remaja. Penyuluhan dan nasihat diet yang baik dapat membantu perbaikan status gizi dan mencegah anemia.
Perawatan optimal juga diberikan pada orang tua dari remaja tersebut, tidak hanya untuk memperbaiki outcome kehamilan tetapi juga untuk penyesuaian sosial, emosional serta pengetahuan mereka.
Komplikasi persalinan sangat tergantung pada kualitas perawatan prenatal. Preeklampsia-eklampsia yang sering terjadi pada primigravida, lebih sering sering terjadi pada kasus kehamilan remaja dibandingkan kehamilan pertama pada wanita dewasa.
Prematuritas dan BBLR merupakan masalah utama pada kehamilan remaja.
Faktor predisposisi gangguan kehamilan seperti berat badan sebelum kehamilan yang rendah, kenaikan berat badan selama kehamilan yang tidak memadai, kondisi sosial ekonomi yang buruk, perokok, kecanduan alkohol, anemia, kehamilan pertama dan kurangnya akses untuk memperoleh perawatan prenatal yang berkwalitas sering terjadi pada kasus kehamilan remaja. Untuk mencegah komplikasi prenatal dan memperbaiki outcome maternal dan janin , pasien dan keluarganya harus dilibatkan kedalam program perawatan prenatal yang agresif dan spesifik.
- Acquavella AP, Bravermen P: Adolescent gynecology in the office setting . Pediatr Clin North Am 1999;46;489
- Cothrane MM, White JP : Adoslescent behaviour and sexually transmitted disease: The dilemma of human papillomavirus. Health Care Women Int 2002;3; 306
- Hewitt G, Cromer B: Update on adolescent contraception. Obstet Gynecol Clin North Am 2000;27,143
- Pack Sc et al : Pruritus vulvae in prepubertal children J Am Acad Dermatol 2001;44;795
- Chang L, Muram D : Pediatric & Adolescent Gyncology in Current Obstetric & Gynecologic Diagnosis & Treatment. 9th ed, Mc Graw Hill 2003, pp595 – 630
- Droegemuller W : Pediatric Gynecology in Comprehensive Gynecology 4th ed , Mosby 2001, pp269 – 294
- Llewellyn-Jones D : Gynecological prblems in childhood and adolescence in Obstetric and Gynecology, 7th ed , Mosby 1999, pp 315-318
Senin, 26 Oktober 2009
SINDROMA OVARIUM POLIKISTIK
 Sindroma ovarium polikistik ( Polycystic Ovari Syndrome – PCOS ) merupakan gangguan ginekologi utama yang memerlukan intervensi untuk mengatasi terjadinya gangguan haid, anovulasi kronik , dan memulihkan tingkat kesuburan. Banyak sekali kejadian yang merupakan bukti tentang adanya hubungan antara resistensi insulin dengan sindroma ovarium polikistik. Adanya resistensi insulin menyebabkan terjadinya penyakit makrovaskular jangka panjang berupa diabetes melitus tipe 2, hipertensi dan penyakit jantung aterosklerotik. Penyakit-penyakit tersebut dijumpai pula pada penderita Sindroma Ovarium Polikistik. Selain itu, pada penderita Sindroma Ovarium Polikistik ditemukan pula anovulasi kronis, hiperplasia dan karsinoma endometrium. Maksud tulisan ini adalah untuk meninjau perjalanan klinis sindroma sejak masa remaja sampai menopause serta memberikan saran mengenai jenis pemeriksaan diagnostik yang sederhana dan terapi yang efektif. Pengobatan terhadap PCOS harus diberikan secara individual, antara lain menyangkut pemberian hormon steroid, anti androgenik, obat untuk meningkatkan sensitivitas terhadap insulin dan pemicu ovulasi. Penurunan berat badan dengan jalan mengurangi konsumsi karbohidrat serta olah raga teratur adalah jenis intervensi yang amat penting oleh karena hanya dengan tindakan ini, siklus haid dapat menjadi teratur dan tingkat kesuburan menjadi pulih serta mencegah terjadinya masalah kesehatan jangka panjang berupa diabetes dan penyakit jantung.
Sindroma ovarium polikistik ( Polycystic Ovari Syndrome – PCOS ) merupakan gangguan ginekologi utama yang memerlukan intervensi untuk mengatasi terjadinya gangguan haid, anovulasi kronik , dan memulihkan tingkat kesuburan. Banyak sekali kejadian yang merupakan bukti tentang adanya hubungan antara resistensi insulin dengan sindroma ovarium polikistik. Adanya resistensi insulin menyebabkan terjadinya penyakit makrovaskular jangka panjang berupa diabetes melitus tipe 2, hipertensi dan penyakit jantung aterosklerotik. Penyakit-penyakit tersebut dijumpai pula pada penderita Sindroma Ovarium Polikistik. Selain itu, pada penderita Sindroma Ovarium Polikistik ditemukan pula anovulasi kronis, hiperplasia dan karsinoma endometrium. Maksud tulisan ini adalah untuk meninjau perjalanan klinis sindroma sejak masa remaja sampai menopause serta memberikan saran mengenai jenis pemeriksaan diagnostik yang sederhana dan terapi yang efektif. Pengobatan terhadap PCOS harus diberikan secara individual, antara lain menyangkut pemberian hormon steroid, anti androgenik, obat untuk meningkatkan sensitivitas terhadap insulin dan pemicu ovulasi. Penurunan berat badan dengan jalan mengurangi konsumsi karbohidrat serta olah raga teratur adalah jenis intervensi yang amat penting oleh karena hanya dengan tindakan ini, siklus haid dapat menjadi teratur dan tingkat kesuburan menjadi pulih serta mencegah terjadinya masalah kesehatan jangka panjang berupa diabetes dan penyakit jantung. Sindroma ovarium polikistik (PCOS-Polycystic Ovary Syndrome) adalah endokrinopatia utama yang terjadi pada wanita pada masa reproduksi dan diperkirakan mengenai lebih dari 10% populasi.
Pada tahun 1935, Stein dan Leventhal menggambaran adanya penderita amenorea dan infertil dan disertai dengan pembesaran ovarium berikut sejumlah kista kecil di dalamnya.
Pada awal 1980an, beberapa kasus seperti diatas diketahui memiliki kaitan dengan hiperinsulinemia dan gangguan toleransi glukosa.1,2 Pada awal 1990an, ditemukan adanya defek reseptor insulin pada penderita PCOS.3 Berkaitan dengan penemuan yang ada, perhatian terhadap PCOS sekarang di pusatkan pada masalah hiperandrogenisme, hiperinsulinemia, abnormalitas kadar lemak darah dan obesitas yang memberikan dampak yang lebih luas terhadap kesehatan.1,4,5 Dokter harus memiliki kemampuan untuk dapat menegakkan diagnosa PCOS secara dini dan membantu agar penderitanya terhindar dari berbagai masalah kesehatan jangka panjang sebagai konsekwensi medis lanjutan dari PCOS.
Etiologi
Etiologi PCOS tidak diketahui secara pasti, namun diperkirakan sangat dipengaruhi oleh genetik. Bila dalam satu keluarga terdapat penderita PCOS maka 50% wanita dalam keluarga tersebut akan menderita PCOS pula.6
Tanda awal PCOS umumnya terlihat setelah menarche. Remaja dengan periode haid sekitar 45 hari perlu mendapatkan pemeriksaan lanjutan untuk menyingkirkan kemungkinan PCOS. (Perlu diingat bahwa saat haid dan ovulasi pertama sulit sekali diramalkan. Persitiwa tersebut umumnya menjadi regular setelah 2 tahun pasca menarche). Pada beberapa penderita, gejala PCOS muncul setelah berat badan meningkat pesat.
Gejala dan keluhan PCOS disebabkan oleh adanya perubahan hormonal. Satu hormon merupakan pemicu bagi hormon lainnya. Hal ini akan menimbulkan lingkaran setan dari suatu gangguan keseimbangan hormonal dalam sistem endokrin. Gangguan tersebut antara lain adalah :
- Hormon ovarium. Bila kadar hormon pemicu ovulasi tidak normal maka ovarium tidak akan melepaskan sel telur setiap bulan. Pada beberapa penderita, dalam ovarium terbentuk kista-kista kecil yang menghasilkan androgen.
- Kadar androgen yang tinggi. Kadar androgen yang tinggi pada wanita menyebabkan timbulnya jerawat dan pola pertumbuhan rambut seperti pria serta terhentinya ovulasi.
- Kadar insulin dan gula darah yang meningkat. Sekitar 50% tubuh penderita PCOS bermasalah dalam penggunaan insulin yaitu mengalami resistensi insulin. Bila tubuh tidak dapat menggunakan insulin dengan baik maka kadar gula darah akan meningkat. Bila keadaan ini tidak segera diatasi, maka dapat terjadi diabetes kelak dikemudian hari.
Gejala PCOS cenderung terjadi secara bertahap. Awal perubahan hormon yang menyebabkan PCOS terjadi pada masa remaja setelah menarche. Gejala akan menjadi jelas setelah berat badan meningkat pesat.
Gejala yang diperlihatkan oleh penderita PCOS kadang-kadang tidak jelas dan tidak jarang penderita datang ke dokter bukan dengan keluhan PCOS.
Gejala PCOS awal:
- Jarang atau tidak pernah mendapat haid. Setiap tahun rata-rata hanya terjadi kurang dari 9 siklus haid ( siklus haid lebih dari 35 hari ).8 Beberapa penderita PCOS dapat mengalami haid setiap bulan namun tidak selalu mengalami ovulasi.
- Perdarahan haid tidak teratur atau berlebihan. Sekitar 30% penderita PCOS memperlihatkan gejala ini.9
- Rambut kepala rontok dan rambut tubuh tumbuh secara berlebihan. Kerontokan rambut dan pertumbuhan rambut berlebihan dimuka, dada, perut (hirsuitisme) disebabkan oleh kadar androgen yang tinggi.15
- Pertumbuhan jerawat. Pertumbuhan jerawat disebabkan pula oleh kadar androgen yang tinggi.
- Depresi. Perubahan hormon dapat menyebabkan gangguan emosi.
- Berat badan meningkat atau obesitas terutama pada tubuh bagian atas (sekitar abdomen dan pinggang). Gejala ini disebabkan oleh kenaikan kadar hormon androgen.10
- Kerontokan rambut dengan pola pria atau penipisan rambut kepala (alopesia). Gejala ini disebabkan oleh kenaikan kadar hormon androgen.
- Abortus berulang. Penyebab hal ini tidak diketahui dengan jelas. Abortus mungkin berkaitan dengan tingginya kadar insulin, ovulasi yang terhambat atau masalah kualitas sel telur atau masalah implantasi pada dinding uterus.
- Sulit mendapatkan kehamilan (infertil) oleh karena tidak terjadi ovulasi.
- Hiperinsulinemia dan resistensi insulin yang menyebabkan obesitas tubuh bagian atas, perubahan kulit dibagian lengan, leher atau pelipatan paha dan daerah genital.
- Masalah gangguan pernafasan saat tidur (mendengkur). Keadaan ini berhubungan dengan obesitas dan resistensi insulin.
- Nyeri panggul kronis (nyeri perut bagian bawah dan panggul )
- Tekanan darah tinggi seringkali ditemukan pada penderita PCOS.
- Masalah gangguan haid
- Hirsuitisme
- Infertilitas
- Obesitas terutama pada tubuh bagian atas
Sindroma Ovarium Polikistik adalah kumpulan masalah kesehatan yang berkaitan erat dengan gangguan keseimbangan hormonal. Gejala umum PCOS adalah gangguan haid, abortus berulang, kerontokan rambut kepala, pertumbuhan rambut yang tidak normal, jerawat dan obesitas.
PCOS meningkatkan resiko terjadinya gangguan kesehatan yang lebih berat antara lain, hipertensi, penyakit jantung, diabetes, CVA, abnormalitas gambaran lemak darah, karsinoma endometrium.
Masalah reproduksi
Gangguan keseimbangan hormonal akibat PCOS menyebabkan terjadinya sejumlah permasalahan dalam kehamilan dan masalah kesehatan reproduksi lain :
- Infertilitas
- Abortus berulang
- Diabetes gestasional
- Hipertensi dalam kehamilan dan atau persalinan dengan segala akibatnya (pre eklampsia/eklampsia, bayi kecil masa kehamilan, persalinan preterm)
- Hiperplasia endometrium (lesi prakanker). Keadaan ini terjadi bila siklus haid tidak berlangsung secara teratur sehingga terjadi “penumpukan” endometrium. Penggunaan pil kontrasepsi diharapkan dapat menurunkan kejadian hiperplasia endometrium.
- Karsinoma endometrium. Resiko meningkat 3 kali lipat dibandingkan dengan yang bukan penderita PCOS.
Masalah insulin dan metabolisme gula
Insulin adalah hormon yang diperlukan oleh sel untuk mendapatkan energi dari glukosa. Namun kadang-kadang sel tidak menunjukkan respon yang memadai terhadap aktivitas insulin. Keadaan ini disebut sebagai resistensi insulin. Resistensi insulin menyebabkan kenaikan kadar gula darah dan diabetes.
Lebih dari 40% penderita PCOS menunjukkan adanya resistensi insulin, dan lebih dari 10% diantaranya akan menderita diabetes melitus tipe 2 saat berusia sekitar 40 tahun. Kadar insulin juga meningkat pada penderita resistensi insulin. Kadar insulin yang tinggi seperti ini dapat meningkatkan kadar hormon pria sehingga keluhan PCOS menjadi semakin parah.
Masalah kesehatan akibat resistensi insulin :
- Hipertensi
- Kadar trigliserida meningkat
- Kadar kolesterol HDL rendah
- Kadar gula darah meningkat
- Peningkatan timbunan lemak tubuh (terutama di bagian perut)
Diperkirakan bahwa tingginya kadar insulin pada penderita PCOS memperburuk masalah jantung dan pembuluh darah. Masalah tersebut antara lain :
- Artherosclerosis ( pengerasan arteri).
- Penyakit arteri koroner dan serangan jantung. Sejumlah penelitian memperlihatkan bahwa kemungkinan serangan jantung meningkat 7 kali lipat pada penderita PCOS.13
- Hipertensi.
- Hiperkolesterolemia.
- Stroke.
“Obstructive Sleep Apnea” berkaitan erat dengan obesitas dan resistensi insulin. 8Faktor Resiko PCOS
Faktor resiko utama terjadinya PCOS adalah riwayat PCOS dalam keluarga. Diperkirakan terdapat kombinasi genetik dalam kejadian PCOS.8 Bila dalam satu keluarga terdapat penderita PCOS maka kemungkinan terjadinya PCOS adalah 50%. PCOS dapat diturunkan dari pihak bapak atau ibu kepada anaknya.Kewaspadaan Terhadap PCOS
Riwayat keluarga dengan Diabetes diperkirakan juga akan meningkatkan resiko terjadinya PCOS oleh karena ada hubungan yang sangat kuat antara kejadian diabetes dan PCOS. Saat sekarang sedang dilakukan penelitian kearah ini.
Penggunaan obat anti kejang tertentu juga diperkirakan akan meningkatkan resiko terjadinya PCOS.6
PCOS adalah keadaan yang bersifat kronis. Gejala atau keluhan cenderung untuk terjadi secara bertahap. Tidak jarang bahwa gejala PCOS di salah artikan dengan masalah medis yang lain.Seorang wanita remaja diharapkan pergi ke dokter bila :
PCOS menyebabkan munculnya gejala atau keluhan yang sangat bervariasi sehingga sulit buat penderita untuk menentukan saat kapan dia harus pergi ke dokter. Harus diingat bahwa diagnosis dan terapi dini pada kasus PCOS akan dapat mencegah terjadinya masalah kesehatan yang lebih berat, seperti misalnya diabetes dan penyakit jantung kelak di kemudian hari. Seseorang harus pergi ke dokter bila mengalami gejala-gejala yang mencurigakan PCOS.
- Sampai usia 14 tahun masih belum mendapatkan haid dan terjadi pertumbuhan rambut di dada, punggung atau muka (hirsuitisme)
- Sampai usia 15 tahun belum mendapatkan haid atau 2 tahun setelah tumbuhnya payudara dan rambut pubis.
- Memperoleh haid kurang dari 8 kali dalam waktu 1 tahun dan sudah memperoleh haid selama 2 tahun.
- Jerawat yang berlebihan ; rambut kepala rontok ; pertumbuhan rambut berlebihan di dada, punggung atau muka.
- Siklus haid kurang dari 21 hari atau lebih dari 45 hari secara terus menerus
- Terdapat gejala diabetes, seperti mudah haus dan buang air kecil (khususnya malam hari), rasa lapar meningkat, penurunan berat badan secara mendadak, pandangan kabur atau gangguan sensorik pada telapak tangan atau kaki.
- Tumbuh jerawat berlebihan, kulit berminyak, acrochordon pada daerah leher, acanthosis nigricans pada lipatan kulit di leher, lipat paha atau sisi dalam lengan.
- Siklus haid secara terus menerus kurang dari 21 hari atau lebih dari 35 hari.
- Siklus haid teratur namun terjadi kesulitan hamil setelah berusaha selama satu tahun.
- Perdarahan pervagina berlangsung lebih dari 8 hari, bergumpal atau terjadi bercak perdarahan berlebihan.
- Nyeri panggul berlangsung lebih dari 4 minggu.
- Pertumbuhan rambut berlebihan pada daerah dada, punggung atau muka.
- Terdapat gejala diabetes, seperti mudah haus dan buang air kecil (khususnya malam hari), rasa lapar meningkat, penurunan berat badan secara mendadak, pandangan kabur atau gangguan sensorik pada telapak tangan atau kaki.
- Tumbuh jerawat berlebihan, kulit berminyak, acrochordon pada daerah leher, acanthosis nigricans pada lipatan kulit di leher, lipat paha atau sisi dalam lengan.
- Depresi atau gangguan emosi.
- Kenaikan berat badan bagian atas dimana lemak abdomen lebih banyak dibandingkan lemak pinggul atau dikenal dengan obesitas android yang berkaitan dengan peningkatan kadar hormon seksual pria (testosteron).
Untuk menegakkan diagnosa PCOS diperlukan sejumlah pemeriksaan antara lain anamnesa yang cermat, pemeriksaan fisik dan pemeriksaan laboratorium serta pemeriksaan ultrasonografi.Anamnesa:
- Riwayat medis mengenai keluhan yang dirasakan penderita.
- Pertanyaan mengenai perubahan berat badan, perubahan kulit, rambut dan siklus haid.
- Pertanyaan mengenai masalah kesuburan.
- Pertanyaan mengenai riwayat keluarga yang menderita PCOS atau diabetes.
- Pemeriksaan kesehatan secara umum termasuk tekanan darah, berat dan tinggi badan (menentukan BMI-Body Mass Index).
- Pemeriksaan tiroid, kulit, rambut, payudara.
- Pemeriksaan bimanual untuk melihat kemungkinan adanya pembesaran ovarium.
- β-hCG untuk menyingkirkan kemungkinan kehamilan.
- Testosteron dan androgen. Kadar tinggi dari Androgen akan menghambat terjadinya ovulasi dan menyebabkan jerawat, pertumbuhan rambut secara berlebihan dan kerontokan rambut kepala.
- Prolaktin yang mempengaruhi siklus haid dan fertilitas
- Kolesterol dan trigliserida
- Pemeriksaan untuk fungsi ginjal dan hepar dan pemeriksaan gula darah
- Pemeriksaan TSH (Thyroid Stimulating Hormon) untuk menentukan aktivitas tiroid
- Pemeriksaan hormon adrenal, DHEA-S (Dehiydroepiandrosteron Sulfat) atau 17-hydroxyprogesteron. Gangguan kelenjar adrenal dapat menimbulkan gejala seperti PCOS.
- Pemeriksaan OGTT- oral glucosa tolerance test dan kadar insulin untuk menentukan adanya resistensi insulin.
Pemeriksaan ulttrasonografi pelvis dapat menemukan adanya pembesaran satu atau kedua ovarium. Namun yang perlu diingat bahwa pada PCOS tidak selalu terjadi pembesaran ovarium sehingga diagnosa PCOS dapat diduga tanpa harus melakukan pemeriksaan ultrasonografi terlebih dulu.
TERAPI
Sindroma ovarium polikistik adalah sekelompok masalah gangguan kesehatan akibat gangguan keseimbangan hormonal. Seringkali PCOS menyebabkan gangguan pada pola haid dan menimbulkan kesulitan untuk mendapatkan kehamilan.
Olahraga secara teratur, konsumsi makanan sehat, serta menghentikan kebiasaan merokok dan mengendalikan berat badan merupakan kunci utama pengobatan PCOS. Alternatif pengobatan lainnya adalah dengan menggunakan obat untuk menyeimbangkan hormon.
Tidak terdapat pengobatan definitif untuk PCOS, namun pengendalian penyakit dapat menurunkan resiko infertilitas, abortus, diabetes, penyakit jantung dan karsinoma uterus.
Terapi awal
Langkah pertama dalam penatalaksanaan PCOS adalah melakukan olahraga secara teratur, mengkonsumsi makanan sehat dan menghentikan kebiasaan merokok. Ini merupakan pilihan utama terapi dan bukan sekedar menghasilkan perubahan gaya hidup. Terapi tambahan tergantung pada keluhan penderita dan apakah dokter merencanakan agar penderita dapat memperoleh kehamilan.
- Bila penderita memiliki berat badan berlebihan, menurunkan sedikit berat badan sudah sangat membantu dalam menjaga keseimbangan hormonal sehingga siklus haid menjadi teratur dan terjadi ovulasi. Olah raga teratur dan melakukan diet untuk menurunkan berat badan merupakan langkah utama dan sangat penting bagi penderita bila menghendaki kehamilan.
- Bila penderita memilki kebiasaan merokok, hendaknya kebiasaan ini segera dihentikan. Perlu diketahui bahwa merokok dapat meningkatkan kadar androgen.6 Selain itu kebiasaan merokok akan meningkatkan resiko terjadinya penyakit jantung.
- Bila penderita menghendaki kehamilan dan penurunan berat badan saja tidak dapat memperbaiki fertilitas, maka diperlukan pemberian obat untuk menurunkan insulin. Dengan menurunkan berat badan, kesempatan untuk ovulasi dan kehamilan meningkat. Terapi dengan pemicu ovulasi dapat pula menyebabkan terjadi ovulasi.7
- Bila penderita menghendaki kehamilan, dokter dapat pula menggunakan terapi hormonal untuk membantu pengendalian hormon ovarium. Untuk memperbaiki masalah siklus haid, terapi dengan pil kontrasepsi oral dapat mencegah agar lapisan endometrium tidak terlalu lama menebal. Hal ini dapat mencegah terjadinya karsinoma endometrium. Terapi hormonal juga dapat mengatasi pertumbuhan rambut berlebihan dan jerawat.8 Terapi hormon dapat berupa pil kontrasepsi oral, patches atau cincin vagina. Kadang-kadang digunakan pula obat penurun androgen (spironolakton = aldactone) yang biasa diberikan bersama dengan pil kontrasepsi oral kombinasi estrogen-progestin. Terapi kombinasi ini diperlukan untuk mengatasi kerontokan, jerawat dan pertumbuhan rambut berlebihan.8
Terapi tambahan untuk mengatasi masalah rambut dan kulit :
Terapi lain untuk PCOS antara lain :
- Menghilangkan rambut dengan sinar laser, elektrolisis, waxing, tweezing atau kimiawi.
- Mengatasi masalah pada kulit. Obat jerawat topikal atau per oral dapat diperoleh secara bebas. Pengangkatan “skin tag” tidak perlu dilakukan kecuali bila menyebabkan iritasi.
Terapi mandiri dapat membantu penderita dalam mengatasi gejala dan keluhan yang ada serta mengelola hidup secara sehat.
Pengendalian dan penurunan berat badan dapat menurunkan resiko terjadinya diabetes, hipertensi dan hiperkolesterolemia.9 Penurunan berat badan yang tidak terlalu drastis dapat mengatasi kadar androgen dan kadar insulin serta infertiliti. Penurunan berat badan sebesar 5 – 7% dalam waktu 6 bulan sudah dapat menurunkan kadar androgen sedemikian rupa sehingga ovulasi dan fertilitas menjadi pulih pada 75% kasus PCOS.10
- Penurunan berat badan. Memperoleh berat badan yang ideal akan memperbaiki kesehatan penderita dan dapat mengatasi masalah kesehatan jangka panjang. Meningkatkan aktivitas dan makan makanan sehat merupakan kunci pengendalian berat badan.
- Olah raga. Penderita diharap untuk menjadikan olah raga teratur sebagai bagian penting dalam kehidupannya. Berjalan kaki merupakan aktivitas yang paling baik dan sederhana yang dapat dengan mudah dikerjakan.
- Makanan sehat dan gizi seimbang yang terdiri dari kombinasi buah dan sayuran, produk makanan kecil berkalori rendah yang dapat memuaskan nafsu makan dan menngatasi kebiasaan makan kecil.
- Pertahankan berat badan yang sehat.
- Hentikan kebiasaan merokok.
TERAPI MEDIKAMENTOSA
- Pil kontrasepsi kombinasi estrogen dan progestin digunakan pada penderita dengan haid tidak teratur atau amenorea. Terapi ini membantu mengatasi jerawat, pertumbuhan rambut berlebihan dan kerontokan rambut. Progestin diperlukan agar terjadi pertumbuhan dan pengelupasan endometrium secara teratur seperti yang terjadi pada haid. Pengelupasan endometrium yang terjadi setiap bulan dapat mencegah karsinoma uterus. Pil kontrasepsi YASMIN merupakan pil yang ideal untuk kasus PCOS17 oleh karena mengandung progestin yang disebut drospirenon yang memiliki sifat anti androgen.8
- Progestin sintetis. Bila penderita tidak dapat menggunakan hormon estrogen maka penggunaan progestin yang dapat digunakan adalah yang tidak meningkatkan kadar androgen dan baik untuk penderita PCOS yaitu : norgestimate, desogestrel dan drospirenon.8 Efek samping yang mungkin terjadi : nyeri kepala, retensi air dan perubahan emosi.
- Catatan : Sejumlah progestin menyebabkan peningkatan kadar androgen. Terdapat 3 jenis progestin yang tidak meningkatkan kadar adrogen dan sangat baik bila digunakan pada kasus PCOS.
- Diuretik. Spironolaktone yang dapat menurunkan androgen (Aladactone) diberikan bersama dengan pil kontrasepsi kombinasi. Terapi ini dapat mengatasi kerontokan rambut, pdertumbuhan jerawat dan rambut abnormal (hirsuitisme)
- Metformin (Glucophage). Obat diabetes ini digunakan untuk mengendalikan insulin, gula darah dan androgen. Obat ini menurunkan resiko diabetes dan penyakit jantung serta memulihkan siklus haid dan fertilitas.8
- Catatan : Metformin nampaknya sangat bermanfaat untuk mengatasi gejala yang terjadi pada PCOS. Metformin dapat memperbaiki derajat fertilitas, menurunkan kejadian abortus, dan diabetes gestasional serta mencegah terjadinya masalah kesehatan jangka panjang.8 Penggunaan metformin pada masa kehamilan masih merupakan kontroversi meskipun resiko nampaknya sangat kecil. Metformin oleh FDA dimaksudkan untuk mengatasi diabetes sehingga penggunaannya pada kasus PCOS harus dibahas secara rinci.
- Klomifen sitrat dan injeksi gonadotropin (LH dan FSH). Klomifen sitrat dapat diberikan bersama dengan metformin bila metformin dapat memicu terjadinya ovulasi. Kombinasi kedua jenis obat ini akan memperbaiki kerja dari klomifen sitrat.16
- Eflomithine (Vaniqa) adalah krim yang dapat menghambat pertumbuhan rambut dan hanya bisa diperoleh dengan resep dokter.
TERAPI PEMBEDAHAN
Terapi pembedahan kadang-kadang dilakukan pada kasus infertilitas akibat PCOS yang tidak segera mengalami ovulasi setelah pemberian terapi medikamentosa. Melalui pembedahan, fungsi ovarium di pulihkan dengan mengangkat sejumlah kista kecil.
Alternatif tindakan :
- “Wedge Resection” , mengangkat sebagian ovarium. Tindakan ini dilakukan untuk membantu agar siklus haid menjadi teratur dan ovulasi berlangsung secara normal. Tindakan ini sudah jarang dikerjakan oleh karena memiliki potensi merusak ovarium dan menimbulkan jaringan parut.
- “Laparoscopic ovarian drilling” , merupakan tindakan pembedahan untuk memicu terjadinya ovulasi pada penderita PCOS yang tidak segera mengalami ovulasi setelah menurunkan berat badan dan memperoleh obat-obat pemicu ovulasi. Pada tindakan ini dilakukan eletrokauter atau laser untuk merusak sebagian ovarium. Beberapa hasil penelitian memperlihatkan bahwa dengan tindakan ini dilaporkan angka ovulasi sebesar 80% dan angka kehamilan sebesar 50%.11 Wanita yang lebih muda dan dengan BMI dalam batas normal akan lebih memperoleh manfaat melalui tindakan ini.
Rujukan :
- Ehrmann DA. Obesity and glucosa intolerance in androgen excess. In Azziz R Nestler JE Dewailly D eds. Androgen excess disorder in women. Philadelphia Lippincott-Raven. 1997 :705-12
- Dunaif A, Hoffman AR, Scully RE, Flier JS, Longcope C, Levi LJ.et al. Clinical biochemical, and ovarian morphologic features in women with acanthosis nigricans and masculinization. Obstet Gynecol 1985:66, 542-52
- Dunaif A, Xia J, Book CB, Schenker E, Tang Z. Excessive insulin receptor serine phosphorylation in cultured fibroblasts and in skeletal muscle. A potential mechanism for insulin resistance in the polycystic ovary syndrome. J clin inves 1995 ; 96 801-10
- Vollenhoven B, Clark S, Kovacs G, Burger H, Healy D. Prevalence of gestational diabetes melitus in polycystic ovarian syndrome (PCOS) patients pregnant after ovulation induction with gonadotrophins Aust NZJ Obstet Gynecol 2000, 40 54-3
- Talbott E, Clerici A, Berga SL, Kuller L, Guzick D, Detre K, et al Adverse lipid and coronary heart disease risk profiles in young women with polycystic ovary syndrome. Results of case-control study. J Clin Epidemiol 1998;51 415-22
- Barbieri RL (2007). Polycystic ovary syndrome. In DC Dale, DD Federman, eds., ACP Medicine, section 16, chap. 5. New York: WebMD.
- Speroff L, Fritz MA (2005). Recurrent early pregnancy loss. In Clinical Gynecologic Endocrinology and Infertility, 7th ed., pp. 1069–1101. Philadelphia: Lippincott Williams and Wilkins.
- Ehrmann DA (2005). Polycystic ovary syndrome. New England Journal of Medicine, 352(12): 1223–1236.
- Speroff L, Fritz MA (2005). Anovulation and the polycystic ovary. Clinical Gynecologic Endocrinology and Infertility, 7th ed., pp. 465–498. Lippincott Williams and Wilkins.
- Huang I, et al. (2007). Endocrine disorders. In JS Berek, ed., Berek and Novak's Gynecology, 14th ed., pp. 1069–1135. Philadelphia: Lippincott Williams and Wilkins.
- Elsenbruch S, et al. (2003). Quality of life, psychological well-being, and sexual satisfaction in women with polycystic ovary syndrome. Journal of Clinical Endocrinology and Metabolism, 88(12): 5801–5807.
- Hunter MH, Sterrett JJ (2000). Polycystic ovary syndrome: It's not just infertility. American Family Physician, 62(5): 1079–1088.
- Lobo RA, Carmina E (2000). The importance of diagnosing the polycystic ovary syndrome. Annals of Internal Medicine, 132(12): 989–993.
- American Association of Clinical Endocrinologists (2005). Position statement on metabolic and cardiovascular consequences of polycystic ovary syndrome. Endocrine Practice: 11(2): 126–134.
- Haas DA, et al. (2003). Effects of metformin on body mass index, menstrual cyclicity, and ovulation induction in women with polycystic ovary syndrome. Fertility and Sterility, 79(3): 469–481.
- American College of Obstetricians and Gynecologists (2002, reaffirmed 2006). Management of infertility caused by ovulatory dysfunction. ACOG Practice Bulletin No. 34. Obstetrics and Gynecology, 99(2): 347–358.
- Hatcher RA, et al. (2004). Combined (estrogen and progestin) contraceptives. In A Pocket Guide to Managing Contraception, pp. 97–119. Tiger, GA: Bridging the Gap Foundation.
- Stegmann BJ, et al. (2003). Characteristics predictive of response to ovarian diathermy in women with polycystic ovarian syndrome. American Journal of Obstetrics and Gynecology, 188(5): 1171–1173.
Senin, 19 Oktober 2009
KEGANASAN dan NEOPLASIA INTRAEPITELIAL SERVIK
Fak Kedokteran & Kesehatan UMJ Jakarta
Terdapat 4 jenis tumor ganas yang dapat dicegah dan diketahui pada stadium dimana terapi yang tepat akan dapat memberikan kesembuhan secara total :
- Keganasan pada kulit : dicegah dengan menghindari sengatan matahari
- Keganasan pada paru : dicegah dengan menghindari asap rokok
- Keganasan pada servik uteri : deteksi dini melalui hapusan papaniculoau
- Keganasan pada payudara : deteksi dini melalui mammografi
Selama siklus haid, epitel servik mengalami perubahan dan dapat diambil sediaan dari sel-sel tersebut untuk dilakukan penilaian sitologis.
Epitel ektoservik adalah epitel berlapis dan identik dengan epitel vagina
Gambar 1 : Epitel pipih normal yang menutupi servik pars vaginalis
Gambar 2 : Epitel Servik Normal
Epitel dipisahkan dari stroma oleh membrana basalis. Dibagian atas membrana basalis terdapat lapisan sel-sel basal yang akan mengalami diferensiasi menjadi beberapa lapisan sel. Diatas membrana basalis terdapat 5 – 6 lapisan sel-sel parabasal.Lapisan sel intermediate terdiri dari sel-sel besar yang masing-masing memiliki inti yang retikulated dan terdapat vacuole glikogen dalam sitoplasma.
Lapisan superfisial adalah yang tebal dan sangat dipengaruhi oleh perbandingan kadar estradiol : progesteron. Sel superfisial berbentuk pipih dengan inti kecil dan sitoplasma yang mengandung glikogen. Pada beberapa sel terdapat keratin sehingga mengalami “cornifikasi”
Selama masa reproduksi, sel superfisial senantiasa mengalami pengelupasan kedalam vagina dan proses diferensiasi dari sel-sel basal juga berlangsung secara konstan.
Karakteristik sel superfisial dapat diperiksa melalui pemeriksaan hapusan servik dan pengecatan dengan papaniculoau.
Pada beberapa wanita, bentuk “nukleus” menjadi abnormal [diskariosis] yang menunjukkan adanya lesi pra-kanker dan kejadian ini dapat dideteksi melalui hapusan servik.
Gambar 3 : Sel-sel servik normal yang mengalami pengelupasan (exfoliated)
EPIDEMIOLOGI KEGANASAN PADA SERVIKKeganasan servik hampir selalu terjadi pada wanita yang pernah atau sedang dalam status “sexually active” tanpa etiologi yang jelas.
Bukti–bukti mengenai adanya hubungan antara faktor infeksi HPV ( human papilloma virus ) dengan keganasan servik semakin bertambah banyak.
Penelitian menunjukkan bahwa 10 – 30 % wanita pada usia 30’an tahun yang “sexually active” pernah menderita infeksi HPV (termasuk infeksi pada daerah vulva). Persentase ini semakin meningkat bila wanita tersebut memiliki banyak pasangan seksual dalam kehidupan seksualnya.
Pada sebagian besar kasus, infeksi HPV berlangsung tanpa gejala dan bersifat persisten.
Infeksi awal terjadi pada vulva dan atau vaginal yang selanjutnya menyebar ke servik uteri. Namun demikian infeksi servik dapat pula terjadi secara langsung.
Patogenesis infeksi HPV pada genitalia sangat rumit dan bukan semata-mata melalui penularan seksual dan juga tidak selalu menyebabkan karsinoma servik. Bila terjadi karsinoma servik, maka kejadian tersebut dapat terjadi dengan sendirinya atau setelah adanya infeksi HPV.
Hal diatas menimbulkan dugaan bahwa bila terjadi karsinoma servik, maka harus ada keterlibatan dari semacam “co-agent”. Salah satu teori menyatakan bahwa HPV melakukan sensitisasi sel dan bersama-sama dengan “agent” lain [misalnya merokok] menurunkan efektivitas sistem imunologi pasien terhadap HPV sehingga terjadilah proses pembentukan sel-sel abnormal.
Alasan untuk menyatakan adanya kaitan beberapa tipe HPV tertentu (strain 16 dan 18) dengan karsinoma servik adalah berdasarkan pada kenyataan bahwa pada 80% pasien karsinoma servik terbukti adanya infeksi HPV.
Dengan menggunakan pemeriksaan PCR (“polymerase chain reaction”), angka tersebut diatas lebih tinggi lagi.
SITOLOGI SEL SERVIK
Terjadinya karsinoma servik didahului dengan adanya sel servik yang diskariotik (abnormal). Sel-sel tersebut dapat ditemukan dari sel-sel servik yang diwarnai dengan papaniculoau ( pap test ).
Pap test adalah tes skrining yang memiliki angka negatif palsu sebesar 5 – 15%. Angka ini dapat diturunkan dengan menggunakan kriteria yang lebih ketat dalam pemeriksaan sitologi.
Akhir-akhir ini dikembangkan tehnologi baru untuk klarifikasi hapusan yang menunjukkan gambaran “atypical cells of uncertain significance – ASCUS“ dan untuk menurunkan angka kejadian negatif palsu. Tehnologi tersebut meliputi pengambilan sediaan dengan mengggunakan sel servik dengan alat khusus dan melarutkan sediaan dalam botol yang berisi bahan fiksasi khusus. Dimasa yang akan datang, tehnologi ini digunakan untuk deteksi sejumlah PMS seperti infeksi chlamydia atau gonorrhoea.
Untuk menurunkan angka kejadian Karsinoma Servik, maka pada wanita yang “sexually active” hendaknya dilakukan pemeriksaan Pap Smear secara regular.
Pemeriksaan pertama dilakukan pada saat wanita memulai aktivitas seksualnya dan diulang setahun kemudian. Bila hasilnya normal, maka pemeriksaan berikutnya adalah dengan interval 2 tahun. Pemeriksaan periodik sebaiknya dilakukan sampai wanita tersebut mencapai usia 65 tahun.
Pada pasien dengan usia > 30 tahun, maka pemeriksaan ginekologi juga meliputi pemeriksaan payudara dan tekanan darah.
Tehnik pengambilan sediaan
- Peralatan yang diperlukan adalah spekulum bi-valve – slide pemeriksaan - bahan fiksasi – spatula Ayre dan “endocervical cytobrush”
- Sebelum melakukan pemeriksaan vagina, pasang spekulum bi-valve untuk memaparkan servik.
- “Cytobrush” dimasukkan kedalam kanalis servikalis dan dirotasi. Sedian dihapuskan secara tipis pada gelas slide.
- Ectoservik diusap dengan spatula Ayre dengan ritasi 360 derajat dua kali dan sediaan dihapuskan secara tipis.
- Sediaan dikirim ke laboratorium pemeriksaan.
Gambar 4 : Metode untuk memperoleh sel-sel guna pemeriksaan sitologi
1. Spatula kayu khusus 2. Spatula Ayre pada ecto servik dan 3. Cytobrush pada kanalis endoservikalis
Laporan Hasil Pemeriksaan :
A. Diagnosa sitologis :
- Tidak memuaskan : diagnosa sitologis tak dapat dibuat oleh karena sel-sel yang diperoleh terlampau sedikit – tak ditemukan sel kanalis endoservikalis atau pemrosesan sediaan yang kurang baik. Pengambilan sediaan diulang 1 bulan kemudian
- Inflamasi atau tak dapat disimpulkan : Inti sel mengalami distorsi akibat infeksi vagina ( trichomonas atau gardnerella) . Dokter yang mengirinkan sediaan diminta untuk melakukan terapi dan mengulang pengambilan sediaan.
- Normal : Ulang pemeriksaan 1 – 3 tahun kemudian.
- Diskariosis Ringan : (dugaan CIN I ). Sediaan menunjukkan adanya infeksi HPV tanpa gambaran dyskariosis , Infeksi HPV + gambaran dyskariosis atau dyskariosis tanpa infeksi HPV
- Diskariosis Sedang : (dugaan CIN II )
- Diskariosis Berat : (dugaan CIN III )
B. Klasifikasi Bethesda
Alternatif klasifikasi pemeriksaan yang digunakan di USA ( The Bethesda Classification). Hapusan yang menunjukkan sel abnormal dibagi menjadi 3 golongan besar :
- Atypical Squamous Cells of Uncertain Significance - ASCUS
- Low-Grade – SIL (Squamous Intra-epithelian Lession) , disini termasuk infeksi HPV yang ditunjukkan dengan adanya gambaran koilocytosis ( sejumlah sel menunjukkan adanya lingkaran halo disekitarnya ) dan diskarisosis ringan.
- High-Grade SIL (Squamous Intra-epithelian Lession), disini termasuk diskariosis sedang (predictive CIN II) dan diskariosis berat (predictive CIN III) serta carcinoma insitu
Hasil pemeriksaan dapat disampaikan pada penderita melalui telpon atau melalui surat berikut advis dan saran yang diberikan dokter.
Pada sejumlah pasien, adanya diskariosis menimbulkan dugaan adanya karsinoma. Bila ditemukan adanya infeksi HPV, maka hal tersebut lebih lanjut dapat ditelusuri pada pasien sendiri ataupun pasangannya berkaitan dengan riwayat seksual sebelumnya. Perlu diingat bahwa infeksi HPV tidak selalu diakibatkan oleh penularan seksual.
Infeksi HPV tanpa Diskariosis
- Hapusan diulang tiap 6 bulan sampai gambaran infeksi HPV hilang dan selanjutnya setiap 2 tahun.
- Bila pada setiap hapusan dijumpai adanya diskariosis, ikuti anjuran terapi seperti berikut dibawah.
Terapi pada situasi ini kontroversial dan belum ada kesepakatan.Diskariosis sedang dan berat ( Prediktif CIN I atau CIN II )
Kontroversi terletak pada perlu atau tidaknya dilakukan biopsi terarah (dengan kolposkopi) pada kasus seperti ini. Sebagian ahli berpendapat bahwa biopsi terarah hanya perlu pada kasus moderate dan severe dyskariosis.
Memerlukan pemeriksaan lanjutan berupa kolposkopi dan biopsi servik.KOLPOSKOPI
Diskariosis adalah diagnosa sitologis dan kesalahan observasi seringkali terjadi. Atas dasar alasan ini maka pemeriksaan kolposkopi sering dilakukan untuk verifikasi hasil temuan sitologis yang abnormal
Kolposkop adalah pemeriksaan langsung dengan pembesaran 5 – 20 kali dan dapat digunakan untuk melihat perubahan tonus warna , opasiti , perubahan pola pembuluh darah dan jarak interkapiler ( gambar 7 s.d 10 )
Gambar 7 : Servik normal.
Dengan membuka speculum terlihat endoservik sehingga dapat mengamati zona
Gambar 8: Epitel abnormal terlihat pada bagian aterior dan posterior servik dan berubah warna setelah diberikan asam asetat
Gambar 9 : Penampilan servik setelah dilakukan diathermi pada epitel displastik . Zona transformasi abnormal diganti dengan epitel pipih mature
Gambar 10: Carcinoma Cervix invasif
SCHILLER TESTHapusan servik dengan larutan jodium
Sel normal berwarna coklat kemerahan (mahoni)
Sel abnormal : tak berwarna oleh karena tak ada kandungan glikogen
BIOPSI SERVIK :Sel abnormal : tak berwarna oleh karena tak ada kandungan glikogen
Gambar 12 : Biopsi Srvik
HISTOLOGI- Displasia Ringan ditandai dengan kelainan nukelus pada 1/3 basal epitel ; lapisan atas tidak terganggu.
- Displasia Sedang sejumlah nukelus diskariotik nampak pada bagian atas epitel dan nukleus abnormal lebih banyak (gambar 13 )
- Displasia Berat nukleus diskariotik menutupi seluruh lapisan epitel dan terdapat rasio nukelus : sitoplasma yang tinggi (gambar 14)
- Displasia berat sulit dibedakan dengan karsionoma insitu oleh karena tidak adanya perbedaan yang menyolok, keduanya mencapai pada lapisan atas epitel , nukleus yang ukurannya beragam dan berwarna gelap serta sel yang “crowded” dan sitoplasma yang minimal. (gambar 15)
Gambar 13 : Displasia Sedang ( CIN 2)
Gambar 14 : Displasia Berat ( CIN 3 )
Gambar 15 : Biopsi servik dari pasien yang hapusan servik terlihat pada gambar 5. Karsinoma insitu telihat dengan pembesaran 40 x . Nampak adanya invasi pada jaringan tetapi sel-sel masih berada dalam celah-celah endoservikal
Gambar 16 : Dengan pembesaran 160 x, terlihat hilangnya stratifikasi dan pleiomorfi sel pada pembesaran yang tinggi
NEOPLASIA INTRAEPITELIAL SERVIK – NIS[ Cervical Intra Epithelial Neoplasia – CIN ]
Pada sejumlah kasus terdapat ketidak pastian mengenai diagnosa pasti secara histologis dan apakah lesi yang terlihat tersebut akan mengalami regresi , proses lanjutan atau menetap. Hal ini menyebabkan perlunya adanya klasifikasi yang meliputi semua perubahan diskariotik dengan klasifikasi CIN – cervical intra epitelial neoplasia.
Penatalaksanaan CIN
Penatalaksanaan tergantung pada :
- Usia wanita,
- Status reproduksi
- Lokasi lesi
- Luas lesi
CIN grade 1
Tidak ada kesepakatan mengenai penatalaksanaan bila hasil biopsi terarah menunjukkan adanya displasia ringan ( CIN 1).
Beberapa ahli berpendapat bahwa hanya diperlukan observasi ketat dan sebagian besar kasus akan sembuh spontan.
CIN grade 2 dan 3
Perlu terapi destruksi lokal atau eksisi daerah yang terkena.
Terapi destruksi lokal terdiri dari :
- Terapi laser
- Kriosurgeri
- Elektrokoagulasi diatermi
- Konisasi dan dilanjutkan dengan penjahitan
Gambar 7 : Konisasi servik
KARSINOMA SERVIKKarsinoma servik uteri adalah kanker ginekologi kedua setelah kanker payudara.
Resiko pertahun pada wanita usia > 35 tahun adalah 16 : 100.000
Puncak angka kejadian pada usia 45 – 55 tahun dan saat ini cenderung terjadi pada usia yang lebih muda.
Karsinoma Servik cenderung tumbuh eksofitik ; lebih dari 85% berupa karsinoma sel skuamosa dan sisanya adalah adenoakarsinoma yang berasal dari sel kanalis servikalis atau berasal dari celah-celah servik.
Penyebaran kebawah terjadi pada vagina atau melalui saluran lymphe pada :
- Lnn Iliaca Externa 46%
- Lnn Obturatoria 20%
- Lnn Hipogastrica 7%
- Lnn paraservikal 2%
ETIOLOGI
Infeksi Human papillomavirus
Resiko terpenting dari terjadinya karsinoma servik adalah infeksi dengan strain resiko tinggi dari human papillomavirus. Virus ini menyebabkan perubahan pada sel servik sehingga dapat terjadi cervical intraepithelial neoplasia, yang selanjutnya dapat berkembang menjadi karsinoma servik.Wanita yang memiliki banyak pasangan seksual (atau memiliki pasangan seksual yang memiliki banyak pasangan seksual ) memiliki resiko tinggi.
Dikenal 150 jenis HPV dan 15 diantaranya di golongkan pada jenis resiko tinggi yaitu : 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, dan 82), Tipe 16 and 18 diketahui merupakan penyebab dari 70% kasus karsinoma servik .
Genital warts disebabkan oleh beberapa strain HPV tidak selalu berkaitan dengan karsinoma servik.
PATOLOGI
Cervical intraepithelial neoplasia, prekursor karsinoma servik sering kali terdiagnosa melalui biopsi servik- squamous cell carcinoma (kira kira 80-85% kasus karsinoma servik )
- adenocarcinoma (kira kira 15% )
- adenosquamous carcinoma
- small cell carcinoma
- neuroendocrine carcinoma
PENCEGAHAN
- Kewaspadaan
- Skrining
- Vaksinasi
- Penggunaan kondom
- Hindari merokok
- Nutrisi :
- Buah dan sayuran
- Vitamin A
- Vitamin C
- Vitamin E
- Asam Folat
- Fish Oil
- CoQ10
Hasil terbaik dalam terapi karsinoma servik adalah bila dilaksanakan oleh tim bedahRujukan :
Onkologi Pelvik dan ahli terapi radiologis.
Karsinoma mikroinvasif [ stage 1a ] – terapi berupa simple TAH – Total Abdominal Histerektomi
Karsinoma Stage 1 b – terapi berupa histerektomi radikal ( TAH+BSO-bilateral salfingoovarektomi disertai limfadenektomi parametrium dan pelvik ) + radiasi ( radium intracavitair dan penyinaran )
Pada stadium yang lebih tinggi terapi adalah penyinaran dan atau kemoterapi.
- Goodman MT, Shvetsov YB, McDuffie K, et al (2007). "Hawaii cohort study of serum micronutrient concentrations and clearance of incident oncogenic human papillomavirus infection of the cervix". Cancer Res. 67 (12): 5987–96. doi:10.1158/0008-5472.CAN-07-0313. PMID 17553901. http://cancerres.aacrjournals.org/cgi/content/full/67/12/5987.
- Greenlage RT et al : Cancer statistic 2000. Ca Cancer J Clin 50:7, 2000
- Herbst AL : : Malignant diseases of the cervik in “Comprehensive Gynecology” 4th ed , pp 889 -918. St Louis Missouri, Mosby Inc. 2001
- Holschenider CH : Premalignant and Malignant disorder of the uterine cervix in “ Current Obstetric & Gynecologic Diagnosis and Treatment 9th ed , pp 894 – 915 , McGraw-Hill 2003.
- Llewellyn-Jones D : Malignancy of the female genital tract in Fundamentals of Obstetric & Gynaecology. 6th ed Mosby 1999
- Lowy DR, Schiller JT (2006). "Prophylactic human papillomavirus vaccines.". J. Clin. Invest. 116 (5): 1167–73. doi:10.1172/JCI28607. PMID 16670757. PMC: 1451224. http://www.jci.org/articles/view/JCI28607. Retrieved 2007-12-01
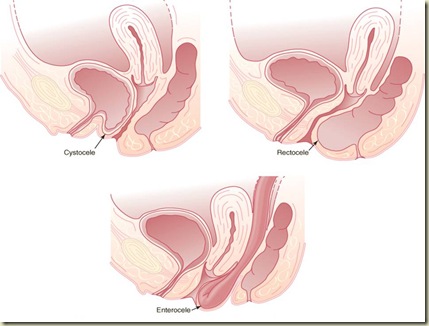

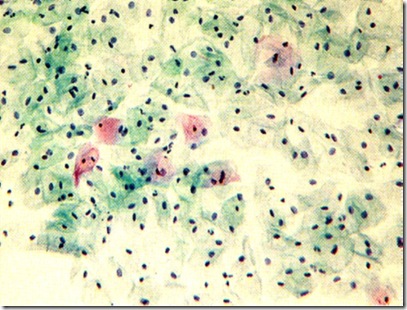

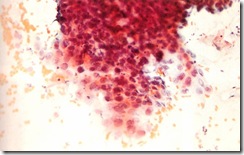





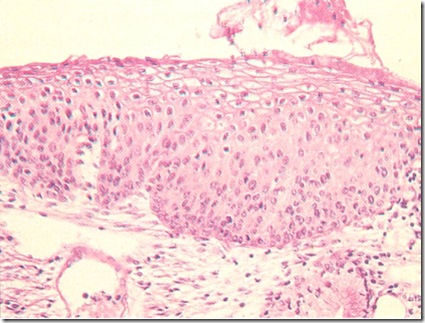







Tidak ada komentar:
Posting Komentar