INVERSIO UTERI
Inversio Uteri merupakan kejadian yang sangat jarang terjadi yaitu berkisar antara 1 : 2000 s/d 20.000 kehamilan namun dengan cepat dapat menyebabkan mortalitas maternal.
Ini adalah merupakan komplikasi kala III persalinan yang sangat ekstrem
Inversio Uteri terjadi dalam beberapa tingkatan, mulai dari bentuk ekstrem berupa terbaliknya terus sehingga bagian dalam fundus uteri keluar melalui servik dan berada diluar seluruhnya ( gambar 1 a dibawah ).
Gambar 1. Reposisi Inversio Uteri.
( a ) Inversio uteri total ( b ) Reposisi uterus melalui servik. ( c ) Restitusi uterus
Oleh karena servik mendapatkan pasokan darah yang sangat banyak maka inversio uteri yang total dapat menyebabkan renjatan vasovagal dan memicu terjadinya perdarahan pasca persalinan yang masif akibat atonia uteri yang menyertainya.PATOLOGI
Inversio Uteri dapat terjadi pada kasus pertolongan persalinan kala III aktif . khususnya bila dilakukan tarikan talipusat terkendali pada saat masih belum ada kontraksi uterus dan keadaan ini termasuk klasifikasi tindakan iatrogenik ( gambar 2 )

Gambar 2. Akibat traksi talipusat dengan plasenta yang berimplantasi dibagian fundus uteri dan dilakukan dengan tenaga berlebihan dan diluar kontraksi uterus akan menyebabkan inversio uteri
Faktor yang berhubungan dengan INVERSIO UTERI
- Riwayat inversio uteri pada persalinan sebelumnya
- Implantasi plasenta di bagian fundus uteri
- Atonia uteri
- Penatalaksanaan kala III aktif yang salah
PENATALAKSANAAN
90% kasus inversio uteri disertai dengan perdarahan yang masif dan “life-threatening”.
- Untuk memperkecil kemungkinan terjadinya renjatan vasovagal dan perdarahan maka harus segera dilakukan tindakan reposisi secepat mungkin.
- Segera lakukan tindakan resusitasi
- Bila plasenta masih melekat , jangan dilepas oleh karena tindakan ini akan memicu perdarahan hebat
- Salah satu tehnik reposisi adalah dengan menempatkan jari tangan pada fornix posterior, dorong uterus kembali kedalam vagina, dorong fundus kearah umbilikus dan memungkinkan ligamentum uterus menarik uterus kembali ke posisi semula . Rangkaian tindakan ini dapat dilihat pada gambar 1
- Sebagai tehnik alternatif : dengan menggunakan 3 – 4 jari yang diletakkan pada bagian tengah fundus dilakukan dorongan kearah umbilkus sampai uterus kembali keposisi normal.
- Setelah reposisi berhasil, tangan dalam harus tetap didalam dan menekan fundus uteri. Berikan oksitosin dan setelah terjadi kontraksi , tangan dalam boleh dikeluarkan perlahan agar inversio uteri tidak berulang.
- Bila reposisi per vaginam gagal, maka dilakukan reposisi melalui laparotomi ( gambar 3 )
Kamis, 24 September 2009
RUPTURA UTERI
dr.Bambang Widjanarko, SpOG
Fak.Kedokteran & Kesehatan UMJ JAKARTA
Tujuan Instruksional Umum :
Mahasiswa dapat memahami penyebab, gejala dan tanda serta komplikasi ruptura uteri sehingga dapat menegakkan diagnosa dengan baik dan melakukan persiapan rujukan
Tujuan instruksional khusus :
- Menjelaskan etiologi dan faktor resiko ruptura uteri
- Menjelaskan gejala dan tanda ruptura uteri
- Menyebutkan jenis ruptura uteri
- Membedakan ruptura uteri dengan penyebab perdarahan antepartum lain
- Mendiskusikan cara penegakkan diagnosa
- Menjelaskan cara pertolongan pertama pada kasus ruptura uteri
- Menjelaskan cara pencegahan ruptura uteri
Ruptura uteri atau robekan rahim merupakan peristiwa yang amat membahayakan baik untuuk ibu maupun untuk janin.
Ruptura uteri dapat terjadi secara komplet dimana robekan terjadi pada semua lapisan miometrium termasuk peritoneum dan dalam hal ini umumnya janin sudah berada dalam cavum abdomen dalam keadaan mati ; ruptura inkomplet , robekan rahim secara parsial dan peritoneum masih utuh.
Angka kejadian sekitar 0.5%
Ruptura uteri dapat terjadi secara spontan atau akibat trauma dan dapat terjadi pada uterus yang utuh atau yang sudah mengalami cacat rahim (pasca miomektomi atau pasca sectio caesar) serta dapat terjadi dalam pada ibu yang sedang inpartu (awal persalinan) atau belum inpartu (akhir kehamilan)
Kejadian ruptura uteri yang berhubungan dengan cacat rahim adalah sekitar 40% ; ruptura uteri yang berkaitan dengan low segmen caesarean section ( insisi tranversal ) adalah kurang dari 1% dan pada classical caesarean section ( insisi longitudinal ) kira kira 4% - 7%
Faktor resiko :
- Pasca sectio caesar ( terutama classical caesarean section )
- Pasca miomektomi ( terutama miomektomi intramural yang sampai mengenai seluruh lapisan miometrium )
- Disfungsi persalinan ( partus lama, distosia )
- Induksi atau akselerasi persalinan dengan oksitosin drip atau prostaglandin
- Makrosomia
- Grande multipara
Gejala dan tanda ruptura uteri sangat ber variasi.
Secara klasik, ruptura uteri ditandai dengan nyeri abdomen akut dan perdarahan pervaginam berwarna merah segar serta keadaan janin yang memburuk.
Gejala ruptura uteri ‘iminen’ :
- Lingkaran retraksi patologis Bandl
- Hiperventilasi
- Gelisah - cemas
- Takikardia

Lingkaran Retraksi Patologis ( Lingkaran Bandl )
Setelah terjadi ruptura uteri, nyeri abdomen hilang untuk sementara waktu dan setelah itu penderita mengeluh adanya rasa nyeri yang merata dan disertai dengan gejala dan tanda:
- Abnormalitas detik jantung janin (gawat janin sampai mati)
- Pasien jatuh kedalam syok
- Bagian terendah janin mudah didorong keatas
- Bagian janin mudah diraba melalui palpasi abdomen
- Contour janin dapat dilihat melalui inspeksi abdomen

Robekan utrerus saat laparotomi
Bila sudah diagnosa dugaan ruptura uteri sudah ditegakkan maka tindakan yang harus diambil adalah segera memperbaiki keadaan umum pasien ( resusitasi cairan dan persiapan tranfusi ) dan persiapan tindakan laparotomi atau persiapan rujukan ke sarana fasilitas yang lebih lengkap.
Sebagai bentuk tindakan definitif maka bila tobekan melintang dan tidak mengenai daerah yang luas dapat dipertimbangkan tindakan histerorafia ; namun bila robekan uterus mengenai jaringan yang sangat luas serta sudah banyak bagian yang nekrotik maka tindakan terbaik adalah histerektomi.
PENCEGAHAN
Resiko absolut terjadinya ruptura uteri dalam kehamilan sangat rendah namun sangat bervariasi tergantung pada kelompok tertentu :
- Kasus uterus utuh
- Uterus dengan kelainan kongenital
- Uterus normal pasca miomektomi
- Uterus normal dengan riwayat sectio caesar satu kali
- Uterus normal dengan riwayat sectio lebih dari satu kali
Strategi pencegahan kejadian ruptura uteri langsung adalah dengan memperkecil jumlah pasien dengan resiko ; kriteria pasien dengan resiko tinggi ruptura uteri adalah:
- Persalinan dengan SC lebih dari satu kali
- Riwayat SC classic ( midline uterine incision )
- Riwayat SC dengan jenis “low vertical incision “
- LSCS dengan jahitan uterus satu lapis
- SC dilakukan kurang dari 2 tahun
- LSCS pada uterus dengan kelainan kongenital
- Riwayat SC tanpa riwayat persalinan spontan per vaginam
- Induksi atau akselerasi persalinan pada pasien dengan riwayat SC
- Riwayat SC dengan janin makrosomia
- Riwayat miomektomi per laparoskop atau laparotomi
Rujukan
- ACOG. Vaginal birth after previous cesarean delivery. ACOG practice bulletin no. 54. Washington, DC: American College of Obstetricians and Gynecologists;2004.
- Gyamfi C, Juhasz G, Gyamfi P, Blumenfeld Y, Stone JL. Single- versus double-layer uterine incision closure and uterine rupture. J Matern Fetal Neonatal Med. Oct 2006;19(10):639-43. [Medline].
- Kayani SI, Alfirevic Z. Uterine rupture after induction of labour in women with previous caesarean section. BJOG. Apr 2005;112(4):451-5. [Medline].
- Lim AC, et al.Pregnancy after uterine rupture: a report of 5 cases and a review of the literature.Obstet Gynecol Surv.2005 ;60(9):613-7
- Locatelli A, Regalia AL, Ghidini A, et al. Risks of induction of labour in women with a uterine scar from previous low transverse caesarean section. BJOG. Dec 2004;111(12):1394-9.
- Macones GA, Cahill A, Pare E, et al. Obstetric outcomes in women with two prior cesarean deliveries: is vaginal birth after cesarean delivery a viable option?. Am J Obstet Gynecol. Apr 2005;192(4):1223-8; discussion 1228-9.
- Walsh CA, O'Sullivan RJ, Foley ME (2006). "Unexplained prelabor uterine rupture in a term primigravida". Obstetrics and gynecology 108 (3 Pt 2): 725–7.
e mail : widjanarkobambang01@gmail.com
PERDARAHAN OBSTETRI
PENDAHULUAN
Perdarahan obstetri merupakan penyebab utama kematian ibu.hamil atau bersalin.
McCormick dkk (2002) : Dinegara berkembang, kematian ibu bersalin akibat perdarahan antepartum mencapai 50% dari seluruh kematian ibu bersalin.
Angka kejadian perdarahan antepartum terjadi pada 5 – 10% kehamilan.
Penyebab kematian ibu akibat perdarahan dapat dilihat pada tabel berikut :

Perdarahan antepartum harus dibedakan menjadi perdarahan obstetrik dan perdarahan non-obstetrik serta terlihat pada tabel dibawah :
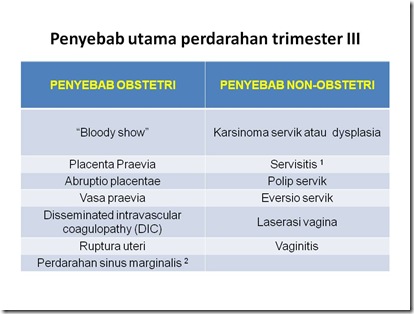
Perdarahan non-obstetrik umumnya tidak menyebabkan perdarahan yang masif kecuali pada karsinoma servik uteri invasif.
Perdarahan obstetrik yang sering menyebabkan perdarahan hebat adalah plasenta previa dan solusio plasenta.
PENATALAKSANAAN AWAL
Prinsip penatalaksanaan :
- Penanganan semua pasien perdarahan pervaginam pada trimester ketiga dilakukan di Rumah Sakit yang mampu merawat pasien perdarahan antepartum dan perawatan perinatal dengan baik
- Pemeriksaan vaginal atau rektal tak boleh dikerjakan kecuali bila kemungkinan placenta previa sudah dapat disingkirkan dan persiapan penanganan perdarahan masif serta komplikasi perinatal sudah selesai dilakukan.
Sangat diperlukan pengenalan hipovolemia secara dini. Gejala dan tanda dari renjatan hipovolemik pada kasus obstetri adalah :
- Pucat
- Kulit lembab
- Sinkope
- Rasa haus
- Dispnea
- Letih
- Agitasi – cemas – bingung
- Penurunan tekanan darah
- Takikardia
- Nadi cepat
- Oliguria
- Detik jantung Janin abnormal

Bila perdarahan yang terjadi < 1500 ml (25%), maka hemodinamika pada sebagian besar wanita hamil yang sehat masih tetap stabil.
Bila tak diatasi, maka perdarahan lebih lanjut akan menyebabkan pasien jatuh kedalam status dekompensasi.
Pada kondisi hemodinamika yang tidak stabil, standard resusitasi “ABCD” harus segera dimulai.
- Bebaskan jalan nafas.
- Baringkan pasien dalam posisi Trendelenburg dan miring kiri untuk membuat aliran balik vena (venous return) maksimal dengan mencegah penekanan uterus yang gravid pada Vena Cava Inferior
- Pasang 2 buah infuse besar (# no 16) dan berikan cairan kristaloid ( Normal Saline atau Ringer Laktate). Bila perlu, berikan plasma ekspander sambil menunggu tranfusi darah
- Lakukan pengamatan pada Detik Jantung Janin
Pada awal perdarahan, nilai hematokrit masih dalam batas normal sampai terjadi hemodilusi. Sehingga penilaian klinis merupakan dasar utama dari penanganan pasien perdarahan.B. Obat vasoaktif
Bila sudah ada indikasi, tranfusi diberikan dalam bentuk darah segar atau PRC- Pack Red Cell. Pada penggunaan PRC harus diingat adanya gangguan proses koagulasi akibat berkurangnya faktor pembekuan darah.
Pada setiap pemberian 4 unit PRC, harus dilakukan pemeriksaan faal koagulasi dan pengukuran kadar calcium dan kalium.
Obat vasoaktif digunakan hanya bila :
- Menghendaki adanya efek farmakologi khusus (misalnya untuk meningkatkan kontraktilitas miokard)
- Tidak tersedia volume expander
- Usaha-usaha untuk mengatasi renjatan tidak efektif
- Keuntungan dan kerugian sudah dipertimbangkan dengan baik
Obat yang sering dgunakan adalah Dopamin ( campuran dari alpha dan beta adrenergik stimulan ) dengan dosis :Perdarahan Non-emergensi
200 mg dalam 500 ml NaCl i.v diawali dengan 2 – 5 µg/kg/menit dan ditingkatkan secara bertahap dengan dosis 5- 10 µg/kg/menit sampai 20 – 50 µg/Kg/menit
A. Anamnesa dan Pemeriksaan Abdomen
Bila kondisi hemodinamika pasien stabil, lakukan anamnesa ringkas untuk mengetahui apa yang terjadi.
Dilakukan pemeriksaan abdomen untuk mengetahui :
- Keadaan dinding abdomen , nyeri abdomen, tinggi fundus uteri
- Besar dan letak janin
- Penurunan bagian terendah janin
- Detik jantung janin
- Golongan darah
- Reaksi silang untuk persiapan tranfusi
- Darah lengkap termasuk trombosit
- Faal hemostasis ( Waktu perdarahan dan pembekuan)
Bila dari hasil anamnesa dan pemeriksaan klinis kemungkinan plasenta previa sudah disingkirkan, lakukan :
- Pemeriksaan inspekulo
- Pemeriksaan vaginal toucher
Untuk menentukan penyebab terjadinya perdarahan pervaginamD. Pemeriksaan Ultrasonografi
Cara paling akurat untuk menentukan plasenta previa adalah dengan menentukan lokasi plasenta dengan pemeriksaan USG.E. Penatalaksanaan Perdarahan
Pemeriksaan USG transvaginal lebih akurat dalam menentukan lokasi plasenta, sensitivitas pemeriksaan ini semakin bertambah dengan penggunaan color flow Doppler. Namun harus diingat bahwa tindakan ini dapat menyebabkan bertambahnya perdarahan.
Pemeriksaan USG transvaginal harus dikerjakan di Kamar Bersalin dan disertai dengan pemeriksaan detik jantung janin.
Pemeriksaan USG meliputi :
Pemeriksaan USG juga diperlukan sebagai pemandu pada tindakan amniosentesis untuk melihat tingkat kematangan paru.
- Presentasi janin
- Jumlah cairan amnion
- Konfirmasi usia kehamilan
Penatalaksaan kasus tergantung pada :
- Keadaan ibu dan anak
- Usia kehamilan
- Lokasi plasenta
- Tahapan persalinan
- Segera mengakhiri kehamilan ( aktif )
- Melanjutkan persalinan
- Mempertahankan kehamilan ( ekspektatif )
- Perdarahan terus berlangsung dan semakin bertambah banyak
- Gawat janin
- Selaput ketuban pecah spontan
Bila hasil pemeriksaan menunjukkan lokasi plasenta yang jauh dari ostium uteri internum (“high implantation”) – perdarahan berhenti atau cenderung berhenti maka lakukan pemeriksaan vagina untuk menentukan sumber perdarahan.
Bila pemeriksaan dengan ultrasonografi tak dapat dilakukan diluar jam kerja, maka penatalaksanaan “double setup” ( tindakan vaginal toucher dilakukan di kamar bedah yang sudah diperisapkan untuk melakukan seksio sesar ) boleh dikerjakan untuk menentukan penatalaksanaan lebih lanjut.
Rujukan :
- Cunningham FG et al : Obstetrical Hemorrhage in “ Williams Obstetrics” , 22nd ed, McGraw-Hill, 2005
- DeCherney AH. Nathan L : Third Trimester Bleeding in Current Obstetrics and Gynecologic Diagnosis and Treatment , McGraw Hill Companies, 2003
SOLUSIO PLASENTA

Pemberian kuliah mengenai SP - SOLUSIO PLASENTA mempunyai tujuan :
Tujuan Instruksional Umum :
Mahasiswa mampu untuk memahami gejala dan tanda Solusio Plasenta sehingga dapat menegakkan diagnosis dan memberikan penatalaksanaan yang tepat.
Tujuan Instruksional Khusus :
- Menyebutkan batasan dan klasifikasi SP
- Menjelaskan faktor predisposisi dan etiologi SP
- Menjelaskan Gejala dan Tanda SP
- Menjelaskan cara menegakkan diagnosis SP
- Menjelaskan komplikasi SP
- Menjelaskan prinsip penatalaksanaan SP
Solusio plasenta ─ lepasnya plasenta dari tempat implantasi yang normal sebelum anak lahir.
Angka kejadian 1 : 80 persalinan ; Solusio plasenta berat angka kejadian = 1 : 500 – 750 persalinan

Terdapat 2 jenis perdarahan yang terjadi :
- Jenis perdarahan tersembunyi (concealed) : 20%
- Jenis perdarahan keluar (revealed) : 80%
Pada jenis terbuka, darah keluar dari ostium uteri, umumnya hanya sebagian dari plasenta yang terlepas dan komplikasi yang diakibatkan umumnya tidak berat.
Kadang-kadang, plasenta tidak lepas semua namun darah yang keluar terperangkap dibalik selaput ketuban (relativelly concealed)
30% perdarahan antepartum disebabkan oleh solusio plasenta.
ETIOLOGI
Penyebab utama tidak jelas.
Terdapat beberapa faktor resiko antara lain
- Peningkatan usia dan paritas
- Preeklampsia
- Hipertensi kronis
- KPD preterm
- Kehamilan kembar
- Hidramnion
- Merokok
- Pencandu alkohol
- Trombofilia
- Pengguna cocain
- Riwayat solusio plasenta
- Mioma uteri
- Versi luar atau versi dalam
- Kecelakaan
- Trauma abdomen
- Amniotomi ( dekompresi mendadak )
- Lilitan talipusat - Tali pusat pendek
Solusio plasenta diawali dengan terjadinya perdarahan kedalam desidua basalis. Desidua terkelupas dan tersisa sebuah lapisan tipis yang melekat pada miometrium.
Hematoma pada desidua akan menyebabkan separasi dan plasenta tertekan oleh hematoma desidua yang terjadi.
Pada awalnya kejadian ini tak memberikan gejala apapun. Namun beberapa saat kemudian, arteri spiralis desidua pecah sehingga menyebabkan terjadinya hematoma retroplasenta yang menjadi semakin bertambah luas. Daerah plasenta yang terkelupas menjadi semakin luas sampai mendekati tepi plasenta.
Oleh karena didalam uterus masih terdapat produk konsepsi maka uterus tak mampu berkontraksi untuk menekan pembuluh yang pecah tersebut. Darah dapat merembes ke pinggiran membran dan keluar dari uterus maka terjadilah perdarahan yang keluar ( revealed hemorrhage)
Perdarahan tersembunyi ( concealed hemorrhage)
- Terjadi efusi darah dibelakang plasenta dengan tepi yang masih utuh
- Plasenta dapat terlepas secara keseluruhan sementara selaput ketuban masih menempel dengan baik pada dinding uterus
- Darah dapat mencapai cavum uteri bila terdapat robekan selaput ketuban
- Kepala janin umumnya sangat menekan SBR sehingga darah sulit keluar
- Bekuan darah dapat masuk kedalam miometrium sehingga menyebabkan uterus couvellair

Hematoma Retroplasenta yang terlihat pasca persalinan
GAMBARAN KLINIK
A. GEJALA dan TANDA
Gejala klinik tergantung pada luas plasenta yang terlepas dan jenis pelepasan plasenta (concealed atau revealed)
30% kasus, daerah yang terlepas tidak terlalu besar dan tidak memberikasn gejala dan diagnosa ditegakkan secara retrospektif setelah anak lahir dengan terlihatnya hematoma retroplasenta
Bila lepasnya plasenta mengenai daerah luas, terjadi nyeri abdomen dan uterus yang tegang disertai dengan :
- Gawat janin (50% penderita)
- Janin mati ( 15%)
- Tetania uteri
- DIC- Disseminated Intravascular Coagulation
- Renjatan hipovolemik
- Perdarahan pervaginam ( 80% penderita)
- Uterus yang tegang (2/3 penderita)
- Kontraksi uterus abnormal (1/3 penderita
B. LABORATORIUM
Kadar haemoglobin [Hb] atau hematokrit [Ht] sangat bervariasi.
Penurunan Hb dan Ht umumnya terjadi setelah terjadi hemodilusi.
Hapusan darah tepi menunjukkan penurunan trombosit, adanya schistosit menunjukkan sudah terjadinya proses koagulasi intravaskular.
Penurunan kadar fibrinogen dan pelepasan hasil degradasi fibrinogen.
Bila pengukuran fibrinogen tak dapat segera dilakukan, lakukan pemeriksaan “clott observation test”. Sample darah vena ditempatkan dalam tabung dan dilihat proses pembentukan bekuan (clot) dan lisis bekuan yang terjadi. Bila pembentukan clot berlangsung > 5 – 10 menit atau bekuan darah segera mencair saat tabung dikocok maka hal tersebut menunjukkan adanya penurunan kadar fibrinogen dan trombosit.
Pemeriksaan laboratorium khusus :
- Prothrombine time
- Partial thromboplastine time
- Jumlah trombosit
- Kadar fibrinogen
- Kadar fibrinogen degradation product
PENATALAKSANAAN
A. Tindakan gawat darurat
Bila keadaan umum pasien menurun secara progresif atau separasi plasenta bertambah luas yang manifestasinya adalah :
- Perdarahan bertambah banyak
- Uterus tegang dan atau fundus uteri semakin meninggi
- Gawat janin
B. TERAPI EKSPEKTATIF
Pada umumnya bila berdasarkan gejala klinis sudah diduga adanya solusio plasenta maka tidak pada tempatnya untuk melakukan satu tindakan ekspektatif.
C. PERSALINAN PERVAGINAM
Indikasi persalinan pervaginam adalah bila derajat separasi tidak terlampau luas dan atau kondisi ibu dan atau anak baik dan atau persalinan akan segera berakhir.
Setelah diagnosa solusio plasenta ditegakkan maka segera lakukan amniotomi dengan tujuan untuk :
- Segera menurunkan tekanan intrauterin untuk menghentikan perdarahan dan mencegah komplikasi lebih lanjut (masuknya thromboplastin kedalam sirkukasi ibu yang menyebabkan DIC)
- Merangsang persalinan ( pada janin imature, tindakan ini tak terbukti dapat merangsang persalinan oleh karena amnion yang utuh lebih efektif dalam membuka servik)
D. SEKSIO SESAR
Indikasi seksio sesar dapat dilihat dari sisi ibu dan atau anak
Tindakan seksio sesar dipilih bila persalinan diperkirakan tak akan berakhir dalam waktu singkat, misalnya kejadian solusio plasenta ditegakkan pada nulipara dengan dilatasi 3 – 4 cm.
Atas indikasi ibu maka janin mati bukan kontraindikasi untuk melakukan tindakan seksio sesar pada kasus solusio plasenta.
KOMPLIKASI
1. Koagulopati konsumtif
Koagulopati konsumtif dalam bidang obstetri terutama disebabkan oleh solusio plasenta. Hipofibrinogenemia ( < 150 mg/dL plasma) yang disertai dengan peningkatan kadar FDP dan penurunan berbagai faktor pembekuan darah terjadi pada 30% penderita solusioplasenta berat yang disertai dengan kematian janin.2. Gagal ginjal
Mekanisme utama dalam kejadian ini adalah terjadinya koagulasi intravaskular akibat masuknya “tromboplastin” yang berasal dari uterus kedalam darah dan sebagian kecil merupakan akibat dari pembekuan darah retroplasenta.
Akibat penting dari terjadinya koagulasi intravaskular adalah aktivasi plasminogen menjadi plasmin yang diperlukan untuk melakukan lisis mikroemboli dalam mekanisme untuk menjaga keutuhan mikrosirkulasi.
Hipofibrinogenemia berat tidak selalu bersamaan dengan trombositopenia, trombositopenia umumnya baru terjadi setelah tranfusi darah yang berulang.
Hipofibrinogenemia jarang terjadi pada keadaan dimana solusio plasenta tidak disertai dengan kematian janin intra uterin.
Gagal ginjal akut sering terlihat pada solusio plasenta berat dan sering disebabkan oleh penanganan renjatan hipovolemia yang terlambat atau kurang memadai.3. Uterus couvelaire
Drakeley dkk (2002) menunjukkan bahwa penelitian terhadap 72 orang wanita dengan gagal ginjal akut, 32 kasus disebabkan oleh solusio plasenta
Gangguan perfusi renal yang berat disebabkan oleh perdarahan masif.
75% kasus gagal ginjal akut akibat nekrosis tubuler akut bersifat tidak permanen
Lindheimer dkk (2000) nekrosis kortikal akut dalam kehamilan selalu disebabkan oleh solsuio plasenta
Ekstravasasi darah kedalam miometrium menyebabkan apopleksia uterus yang disebut sebagai uterus couvelair.PROGNOSIS
Ekstravasasi dapat terlihat pada pangkal tuba, ligamentum latum atau ovarium.
Jarang menyebabkan gangguan kontraksi uterus, jadi bukan merupakan indikasi untuk melakukan histerektomi
Mortalitas maternal 0.5 – 5% dan sebagian besar disebabkan gagal ginjal atau gagal kardiovaskular.
Pada solusio plasenta berat, mortalitas janin mencapai 50 – 80%
Janin yang dilahirkan memiliki morbiditas tinggi yang disebabkan oleh hipoksia intra uterin, trauma persalinan dan akibat prematuritas.
Rujukan :
- Chang YL, Chang SD, Cheng PJ: Perinatal outcome in patiets with abruption plcenta with and without antepartum hemorrhage. Int J Gynaecol Obstet75;193,2001
- Clark SL. Placentae previa and abruptio placentae. In: Creasy RK, Resnik R, eds. Maternal Fetal Medicine. 5th ed. Philadelphia, Pa: WB Saunders; 2004:715.
- Cunningham FG et al : Obstetrical Hemorrhage in “ Williams Obstetrics” , 22nd ed, McGraw-Hill, 2005
- DeCherney AH. Nathan L : Third Trimester Bleeding in Current Obstetrics and Gynecologic Diagnosis and Treatment , McGraw Hill Companies, 2003
- Furushashi M, Kuraochi O, Suganuma N: Pregnancy following placental abruption. Arch Gynecol Obstet 267:11, 2002
- Oyelese Y, Ananth CV. Placental abruption. Obstet Gynecol. Oct 2006;108(4):1005-16
- Shad H Deering, MD, Abruptio Placentae . http://emedicine.medscape.com/article/252810-overview Dec 22, 2008, retrieved September 24, 2009
- Usui R, Matsubara S, Ohkuchi A, et al. (2007). "Fetal heart rate pattern reflecting the severity of placental abruption". Archives of Gynecology and Obstetrics 277: 249. doi:10.1007/s00404-007-0471-9. PMID 17896112.
editor : dr.Bambang Widjanarko, SpOG
email : widjanarkobambang01@gmail.com
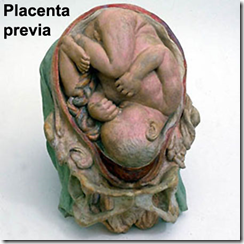
PLASENTA PRAEVIA
Kuliah mengenai PLASENTA PRAEVIA memiliki tujuan:
Tujuan Instruksional Umum :
Setelah mengikuti kuliah maka mahasiswa dapat memahami cara menegakkan diagnosis dan prinsip penatalaksanaan PLASENTA PRAEVIA
Tujuan Instruksional Khusus :
Setelah mengikuti kuliah maka mahasiswa mampu untuk :
- Menyebutkan batasan HAP-Haemoragia Antepartum
- Menyebutkan penyebab HAP
- Menjelaskan batasan Plasenta Praevia
- Menyebutkan jenis Plasenta Praevia
- Menjelaskan gejala dan tanda Plasenta Praevia
- Menjelaskan cara penegakan diagnosis Plasenta Praevia
- Menjelaskan cara penatalaksanaan Plasenta Praevia
PLASENTA PREVIA
Plasenta previa adalah plasenta yang ber implantasi pada SBR - segmen bawah rahim sehingga dapat menutupi sebagian atau seluruh ostium uteri internum.Terdapat 4 jenis plasenta previa
- Plasenta previa totalis : ostium uteri internum tertutup oleh plasenta
- Plasenta previa partialis : sebagian ostium uteri internum tertutup oleh plasenta
- Plasenta previa marginalis : tepi plasenta berada ditepi ostium uteri internum
- Plasenta letak rendah : implantasi plasenta pada SBR sehingga tepi plasenta sebenarnya tidak mencapai ostium uteri interum

A. Implantasi plasenta normal. B. Plasenta letak rendah C. Plasenta previa partialis D.Plasenta Previa totalis
Derajat plasenta previa tergantung pada dilatasi servik saat pemeriksaan. Plasenta letak rendah pada pembukaan 2 cm dapat menjadi plasenta previa partialis pada dilatasi 8 cm.
Sebaliknya plasenta previa yang terlihat menutupi seluruh ostium uteri internum sebelum terdapat dilatasi servik, pada pembukaan 4 cm ternyata adalah plasenta previa partialis.
Vaginal toucher untuk menegakkan diagnosa dan menentukan jenis plasenta previa harus dlakukan di kamar operasi yang sudah siap untuk melakukan tindakan SC ( “Double Setup”).
ETIOLOGI
Angka kejadian PP meningkat dengan semakin bertambahnya usia pasien, multiparitas dan riwayat seksio sesar sebelumnya ; sehingga etiologi plasenta previa diperkirakan adalah :
- Vaskularisasi daerah endometrium yang buruk atau adanya jaringan parut.
- Ukuran plasenta besar
- Plasentasi abnormal (lobus succenteriata atau plasenta difusa)
- Jaringan parut
Faktor Resiko
- Riwayat plasenta previa (4-8%)
- Kehamilan pertama setelah sectio caesar
- Multiparitas ( 5% kejadian pada grandemultipara)
- Usia ibu “tua”
- Kehamilan kembar
- Riwayat kuretase abortus
- Merokok
- Separasi mekanis plasenta dari tempat implantasinya saat pembentukan SBR atau saat terjadi dilatasi dan pendataran servik
- Plasentitis
- Robekan kantung darah dalam desidua basalis
Semua kasus yang diduga plasenta previa harus dirawat di rumah sakit rujukan.
Hindarkan pemeriksaan vaginal atau rektal untuk menghindari perdarahan masif lebih lanjut
A. Gejala dan Tanda
- Gejala utama plasenta previa adalah perdarahan tanpa rasa nyeri.
- Episode perdarahan pertama terjadi pada sekitar minggu 28 – 30 dan ditandai dengan:
- Perdarahan mendadak – saat istirahat
- Perdarahan dengan warna merah segar
- Perdarahan tidak terlalu banyak dan jarang bersifat fatal
- Perdarahan berhenti sendiri
- Perdarahan berikutnya sering terjadi dengan jumlah semakin banyak.
- Bagian terendah janin masih tinggi dan sering disertai dengan kelainan letak (oblique atau lintang).
Pada pertengahan trimester II, plasenta menutup ostium internum pada 30% kasus. Dengan perkembangan segmen bawah rahim, sebagian besar implantasi yang rendah tersebut terbawa ke lokasi yang lebih atas.
Penggunaan color Doppler dapat menyingkirkan kesalahan pemeriksaan.
USG transvaginal secara akurat dapat menentukan adanya plasenta letak rendah pada segmen bawah uterus.
![clip_image002[5] clip_image002[5]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEhljSFZ3XhVoIdA0nYZVEQqeQ8raERcZUHrmHnxJ_9PDZtDJ7ZjHA8OxyZMUGlb5lDl_n_7nEfBZV3yXUz28_aaxTdyQnjSBpeemyDuLy4Sv-M74MHEYyvYMoKfuWITK6DIFh_Hcm0REHXc/?imgmax=800)
P = Plasenta ; F : Fetus
![clip_image002[7] clip_image002[7]](https://blogger.googleusercontent.com/img/b/R29vZ2xl/AVvXsEiIqXrsAZMLyvyueXfH1_YRfTq0ATxrC49UlatNr5r10jPAQRhaDYqhtWvBVz7qZsn3hEcNtpbaRkXDxdWEGjJggyGdpv_HkzBlr_Vxy_uEME35uPEN6Qotb3SBTfotimzZTjHm0HIT_0BR/?imgmax=800)
USG yang menunjukkan adanya plasenta previa totalis
P = plasenta ; F = janin ; AF = cairan amnion ; B = Kandung kemih ; Cx = Cervix
DIAGNOSA BANDING
- Solusio plasenta
- Plasenta sircumvalata
A. Terapi Ekspektatif [mempertahankan kehamilan]
Sedapat mungkin kehamilan dipertahankan sampai kehamilan 36 minggu.
Pada kehamilan 24 – 34 minggu, bila perdarahan tidak terlampau banyak dan keadaan ibu dan anak baik maka kehamilan sedapat mungkin dipertahankan dengan pemberian :
- Betamethasone 2 x 12 mg i.m selang 24 jam
- Tokolitik untuk mencegah adanya kontraksi uterus
- Antibiotika
- Langsung melakukan tindakan Sectio Caesar
Dilakukan pada kasus :
- Perdarahan banyak dan atau
- Keadaan umum ibu dan atau anak buruk
- Pemeriksaan Double Setup [pemeriksaan vaginal toucher di kamar operasi yang sudah dipersiapkan untuk melakukan tindakan seksio sesar dan penanganan masalah perinatal]
Dilakukan pada kasus :
- Kehamilan > 36 minggu dan
- Perdarahan minimal atau cenderung berhenti dan
- Keadaan umum ibu dan anak baik
Pemeriksaan vaginal toucher selanjutnya dilakukan dengan cara seperti biasa.
Bila hasil vaginal toucher teraba adanya plasenta, maka diputuskan untuk melakukan seksio sesar.
Bila hasil pemeriksaan tidak menunjukkan adanya plasenta pada ositium uteri, lakukan amniotomi dan observasi kemajuan persalinan selanjutnya.
Oksitosin drip pada kasus implantasi plasenta di segmen bawah rahim adalah tindakan berbahaya oleh karena bagian tersebut merupakan bagian dengan jumlah miometrium minimal dan pada plasenta previa sangat rapuh sehingga mudah berdarah.
Pemilihan tehnik operasi pada seksio sesar sangat penting.
Seksio sesar dengan menembus plasenta pada SBR depan akan menyebab kan janin banyak kehilangan darah.
Bila plasenta berada SBR belakang, SC jenis transperitoneal profunda dapat dilakukan dengan tanpa kesulitan.
Bila perlu dapat dilakukan insisi uterus secara vertikal [seksio sesar klasik].
Tempat implantasi plasenta kadang perlu dijahit untuk menghentikan perdarahan.
Histerektomi perlu dilakukan bila terdapat plasenta inkreta
Infeksi nifas dan anemia sering merupakan komplikasi obstetri
KOMPLIKASI
A. MATERNAL
- Perdarahan
- Syok
- Kematian
Prematuritas akibat plasenta previa adalah penyebab dari 60% kematian pada masa perinatal
Kematian terjadi akibat:
- Asfiksia intrauterin
- Perdarahan janin akibat manipulasi obstetrik
- Jumlah darah berhubungan langsung antara rentang waktu antara kerusakan kotiledon dan penjepitan takipusat
A. MATERNAL
Tanpa melakukan tindakan Double setup, langsung melakukan tindakan seksio sesar dan pemberian anaestesi oleh tenaga kompeten, maka angka kematian dapat diturunkan sampai < 1%
B. FETAL
Mortalitas perinatal yang berhubungan dengan plasenta previa kira-kira 10%
Meskipun persalinan prematur, solusio plasenta, cedera talipusat serta perdarahan yang tak terkendali tak dapat dihindari, angka mortalitas dapat sangat diturunkan melalui perawatan obstetrik dan neonatus yang ideal.
Rujukan :
- Ananth CV, Smullian JC, Vinxtizileos AM : The effect of placenta previa on neonatal mortality: A population-base study in the United States 1899-1997 Am J Obstet Gynecol 188:1299,2003b
- Cunningham FG et al : Obstetrical Hemorrhage in “ Williams Obstetrics” , 22nd ed, McGraw-Hill, 2005
- Chou JW, Tseng JJ, Ho ES, et al: Three-dimensional color power Doppler imaging assessment of uteroplacental neovascluarization in placenta previa increta/acreta Am J Obstet Gynecol 185:1257, 2001
- DeCherney AH. Nathan L : Third Trimester Bleeding in Current Obstetrics and Gynecologic Diagnosis and Treatment , McGraw Hill Companies, 2003
- Oppenheimer L. Diagnosis and management of placenta previa. J Obstet Gynaecol Can. Mar 2007;29(3):261-73. [Medline]
- Vergani P, Ornaghi S, Pozzi I, Beretta P, Russo FM, Follesa I, et al. Placenta previa: distance to internal os and mode of delivery. Am J Obstet Gynecol. Jul 23 2009

izin copas gambar plasenta nya ya... thanks
BalasHapusVigora 50mg is a physician-recommended medication used to treat erectile dysfunction in men. It works by expanding blood flow to the penis. This causes men to get or keep an erection.
BalasHapus