POLIHIDRAMNION
dr.Bambang Widjanarko, SpOG
Fak.Kedokteran & Kesehatan UMJ

Volume air ketuban adalah komponen penting skoring profil biofisikal
Dalam keadaan normal, volume air ketuban sekitar 500 – 1500 ml
Polihidramnion : volume air ketuban > 2000 ml
TANDA :
Polihidramnion sering terkait dengan kelainan janin :
GEJALA :
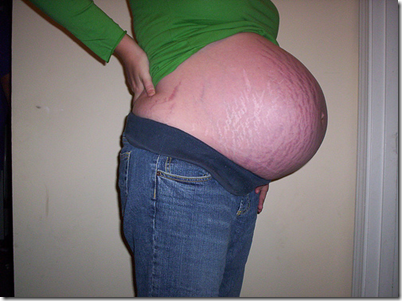
Bila polihidramnion terjadi antara minggu ke 24 – 30 maka keadaan ini sering ber;angsung secara akut dengan gejala nyeri abdomen akut dan rasa seperti “meledak” serta rasa mual.
Kulit abdomen mengkilat dan edematous disertai striae yang masih baru
Polihidramnion akut atau kronik dapat menyebabkan abortus atau persalinan preterm.
PENATALAKSANAAN :
Dilakukan pemeriksaan ultrasonografi secara teliti antara lain untuk melihat penyebab dari keadaan tersebut
Dilakukan pemeriksaan OGTT untuk menyingkirkan kemungkinan diabetes gestasional
Bila etiologi tidak jelas, pemberian indomethacin dapat memberi manfaat bagi 50% kasus
Pemeriksaan USG janin dilihat secara seksama untuk melihat adanya kelainan ginjal janin
Meskipun sangat jarang, kehamilan monokorionik yang mengalami komplikasi sindroma twin tranfusin , terjadi polihidramnion pada kantung resipien dan harus dilakukan amniosentesis berulang untuk mempertahankan kehamilan.

Polyhydramnios/oligohydramnios.
Upper picture, the recipient twin has a huge amount of amniotic fluid – the baby is not even in the picture.
Lower picture, the only fluid remaining around the donor is a small amount between her legs (indicated by the crosses on the image).
DIAGNOSA BANDING
Fak.Kedokteran & Kesehatan UMJ

Volume air ketuban adalah komponen penting skoring profil biofisikal
Dalam keadaan normal, volume air ketuban sekitar 500 – 1500 ml
Polihidramnion : volume air ketuban > 2000 ml
TANDA :
- Ukuran uterus lebih besar dibanding yang seharusnya
- Identifikasi janin dan bagian janin melalui pemeriksaan palpasi sulit dilakukan
- DJJ sulit terdengar
- Balotemen janin jelas
Polihidramnion sering terkait dengan kelainan janin :
- Anensepali
- Spina bifida
- Atresia oesophaguis
- Omphalocele
- Hipoplasia pulmonal
- Hidrop fetalis
- Kembar monosigotik
- (hemangioma)
- Diabetes Melitus
- Penyakit jantung
- Preeklampsia
GEJALA :
- Sesak nafas dan rasa tak nyaman di perut
- Gangguan pencernaan
- Edema
- Varises dan hemoroid
- (Nyeri abdomen)

Bila polihidramnion terjadi antara minggu ke 24 – 30 maka keadaan ini sering ber;angsung secara akut dengan gejala nyeri abdomen akut dan rasa seperti “meledak” serta rasa mual.
Kulit abdomen mengkilat dan edematous disertai striae yang masih baru
Polihidramnion akut atau kronik dapat menyebabkan abortus atau persalinan preterm.
PENATALAKSANAAN :
Dilakukan pemeriksaan ultrasonografi secara teliti antara lain untuk melihat penyebab dari keadaan tersebut
Dilakukan pemeriksaan OGTT untuk menyingkirkan kemungkinan diabetes gestasional
Bila etiologi tidak jelas, pemberian indomethacin dapat memberi manfaat bagi 50% kasus
Pemeriksaan USG janin dilihat secara seksama untuk melihat adanya kelainan ginjal janin
Meskipun sangat jarang, kehamilan monokorionik yang mengalami komplikasi sindroma twin tranfusin , terjadi polihidramnion pada kantung resipien dan harus dilakukan amniosentesis berulang untuk mempertahankan kehamilan.


Polyhydramnios/oligohydramnios.
Upper picture, the recipient twin has a huge amount of amniotic fluid – the baby is not even in the picture.
Lower picture, the only fluid remaining around the donor is a small amount between her legs (indicated by the crosses on the image).
DIAGNOSA BANDING
- Kehamilan kembar
- Kista ovarium
- Mola hidatidosa
- Kandung kemih yang penuh
Sabtu, 19 September 2009
KEHAMILAN POSMATUR
Istilah posterm, prolonged pregnancy, postdates dan postmature sering digunakan secara acak dan tak jarang menimbulkan kerancuan dalam pengertian.
Istilah posmature hendaknya dibatasi untuk penggambaran janin yang memperlihatkan adanya kelainan akibat kehamilan yang belangsung lebih lama dari seharusnya (serotinus).
Dengan demikian istilah yang kiranya tepat untuk digunakan dalam menyatakan adanya masa kehamilan yang berkepanjangan adalah : posterm atau “prolonged pregnancy”
Kehamilan postterm adalah kehamilan dengan usia 42 minggu atau lebih berdasarkan perhitungan usia kehamilan dengan menggunakan HPHT
Angka kejadian : 10%
Laursen dkk (2004) : menyatakan bahwa faktor genetik ibu mempengaruhi terjadinya kehamilan postterm.
Faktor predisposisi terjadinya kehamilan postterm :
- Anensepali,
- Hipoplasia adrenal,
- Defisiensi plasental sulfatase.
Vaisanen-Tommiska dkk (2004) : berkurangnya pelepasan 'cervical nitric oxide' menyebabkan terjadinya kehamilan postterm
PATOFISIOLOGI
Sindroma postmaturitas (serotinus)
- Kulit keriput dan kulit telapak tangan dan kaki terkelupas
- Tubuh panjang dan kurus
- Vernix caseosa menghilang
- Wajah seperti orang tua
- Kuku panjang
- Talipusat, selaput ketuban berwarna kehijauan (meconium staining)
Bila keadaan diatas tidak terjadi atau dengan kata lain tidak terjadi peristiwa insufisiensi plasenta maka janin posterm dapat tumbuh terus dengan akibat tubuh anak menjadi besar (makrosomia) dan dapat selanjutnya dapat menyebabkan distosia bahu.
Gawat janin dan oligohidramnion
Resiko pada janin posterm adalah gangguan yang terjadi selama periode antepartum dan gawat janin pada saat intrapartum karena adanya kompresi talipusat akibat oligohidramnion yang terjadi.
Oligohidramnion dengan cairan amnion yang kental akibat adanya mekonium menyebabkan terjadinya “meconium aspiration syndrome”.
Trimmer dkk (1990) : produksi urine pada kehamilan > 42 minggu menurun dan diperkirakan hal ini merupakan penyebab terjadinya oligohidramnion (atau sebaliknya).
Oz dkk (2002) : dengan menggunakan gelombang Doppler terlihat adanya penurunan aliran darah ginjal pada pasien posterm dengan oligohidramnion.
Clausson dkk (1999) : Peristiwa lahir mati sering terjadi pada kehamilan > 42 minggu dengan janin yang pertumbuhannya terganggu.
PENATALAKSANAAN
Pada kehamilan 41 minggu
- Lakukan pemeriksaan NST-non stress test 2 – 3 kali perminggu.
- Lakukan observasi ultrasonografi 2 kali perminggu untuk menentukan AFI-amniotic fluid index.
- Ibu diminta untuk menghitung GJ-gerakan janin setiap hari.
Hasil NST yang tidak normal merupakan indikasi untuk melakukan CST-contraction stress test.
Indikasi untuk mengakhiri kehamilan :
- Gambaran CST abnormal
- Jumlah cairan amnion berkurang
- Biofisikal proflie abnormal
- Gawat janin
Bila tidak terdapat FPD-fetopelvic disproportion atau gawat janin, dapat dilakukan induksi persalinan dengan pengamatan janin yang ketat.
Rekomendasi American College of Obstetricians and Gynecologist (2004) dalam hal evaluasi dan penatalaksanaan kehamilan postterm terlihat pada tabel berikut :
| Evaluation and Management of Postterm Pregnancy |
|
Rujukan
- American College of Obstetricians and Gynecologist : Management of postterm pregnancy. Practice Bulletin No. 55, September 2004
- Laursen M, Bille C, Olesen AW,et al: Genetic influence on prolonged gestation : A population-based Danish twin study. Am J Obstet Gynecol 190:489, 2004
- Menticoglue SM, Hall PF: Routine induction of labor at 41 week’s gestation : Nonsensus consensus. Br J Obstet Gynaecol 109, 485, 2002
- Oz AU, Holub B, Mendilcioglu I,et al: Renal artery Doppler investigation of the etiolgy of oligohydramnions in postterm pregnancy. Obstet Gynecol 100:715, 2002
- Trimer KJ, Leveno KJ, Peters MT, et al: Observations on the cause of oligohydramnions in prolonged pregnancy. Am J Obstet Gynecol 163:1900, 1990
- Vaisanen-Tommiska M, Nuutila M, Ylikorkala O: Cervical nitric oxide release in women postterm. Obstet Gynecol 103:657,2004
Senin, 07 September 2009
KETUBAN PECAH DINI
KETUBAN PECAH DINI
dr.Bambang Widjanarko, SpOG
Ketuban Pecah Dini ( amniorrhexis – premature rupture of the membrane PROM ) adalah pecahnya selaput korioamniotik sebelum terjadi proses persalinan. Secara klinis diagnosa KPD ditegakkan bila seorang ibu hamil mengalami pecah selaput ketuban dan dalam waktu satu jam kemudian tidak terdapat tanda awal persalinan, dengan demikian untuk kepentingan klinis waktu 1 jam tersebut merupakan waktu yang disediakan untuk melakukan pengamatan adanya tanda-tanda awal persalinan.
Bila terjadi pada kehamilan < 37 minggu maka peristiwa tersebut disebut KPD Preterm (PPROM = preterm premature rupture of the membrane - preterm amniorrhexis)
Periode Laten : adalah interval waktu dari kejadian pecahnya selaput chorioamniotik dengan awal persalinan.
Arti klinis Ketuban Pecah Dini adalah :
KPD merupakan komplikasi kehamilan pada 10% kehamilan aterm dan 4% kehamilan preterm.
KPD PRETERM menyebabkan terjadinya 1/3 persalinan preterm dan merupakan penyebab utama morbiditas dan mortalitas perinatal.
Selaput ketuban dan cairan amnion memiliki fungsi penting selama pertumbuhan dan maturasi janin.
Komplikasi
KPD preterm seringkali menyebabkan terjadinya:
KPD pada kehamilan yang sangat muda dan disertai dengan oligohidramnion yang berkepanjangan menyebabkan terjadinya deformasi janin antara lain :
(1) Usia kehamilan
(2) Ada atau tidak adanya chorioamnionitis
A. Kehamilan yang disertai Amnionitis.
Pada kasus KPD yang disertai dengan adanya tanda-tanda infeksi chorioamnionitis harus dilakukan terminasi kehamilan tanpa memperhatikan usia kehamilan.
Sebelum terminasi kehamilan, diberikan antibiotika spektrum luas untuk terapi amnionitis
B. Kehamilan aterm tanpa amnionitis
Pada kehamilan aterm, penatalaksanaan KPD tanpa disertai amnionitis dapat bersifat aktif (segera melakukan terminasi kehamilan) atau ekspektatif (menunda persalinan sampai maksimum 12 jam).
Penatalaksanaan ekspektatif :
Kehamilan segera diakhiri dengan cara yang sesuai dengan indikasi dan kontraindikasi yang ada.
Baik pada penatalaksanaan aktif atau ekspektatif, harus diberikan antibiotika spektrum luas untuk mencegah terjadinya amnionitis.
C. Kehamilan preterm tanpa amnionitis
Prinsip penatalaksanaan tidak berbeda dengan penatalaksanaan pada kehamilan aterm tanpa amnionitis. Perbedaan terutama pada antisipasi terhadap resiko chorioamnionitis yang lebih tinggi.
Pada kehamilan > 34 minggu, penatalaksanaan sama dengan penatalaksanaan pada kehamilan aterm tanpa amnionitis.
Pada kehamilan kurang dari 24 minggu, resiko pecahnya ketuban dini terhadap ibu sangat tinggi. Pada usia kehamilan ini, pemberian steroid, tokolitik dan antibiotika tidak memberi manfaat bagi janin. Penatalaksanaan kasus seperti ini dapat secara aktif atau ekspektatif (poliklinis) dengan pengawasan dan informasi pada pasien yang baik dan sepenuhnya tergantung dari kehendak pasien dengan memperhitungkan segala resiko terhadap ibu dan anak.
Pada kehamilan antara 24 – 32 minggu, sejumlah intervensi klinik sepertinya dapat memperpanjang masa kehamilan dan memperbaiki out come.
Setelah diagnosa KPD ditegakkan maka dapat dilakukan pemberian:
1. Antibiotika
Tak seperti halnya pada persalinan preterm tanpa KPD, pemberian antibiotika spektrum luas pada kasus KPD pada kehamilan preterm nampaknya memberikan dampak yang baik dalam hal memperpanjang usia kehamilan dan perbaikan outcome neonatal.
2. Kortikosteroid
Banyak ahli yang memberikan rekomendasi penggunaan kortikosteroid pada kasus KPD preterm > 32 minggu dengan syarat tidak terdapat tanda amnionitis.
Pada populasi yang diteliti terlihat adanya manfaat yang bermakna dari pemberian kortikosteroid dalam penurunan angka kejadian RDS-respiratory distress syndrome, Necrotizing Enterocolitis dan perdarahan intraventricular .
3. Tokolitik
Belum ada penelitian yang menunjukkan bahwa penggunaan tokolitik saja dapat memperbaiki out come perinatal.
Pada umumnya pemberian tokolitik pada kasus Preterm KPD dibatasi selama 48 jam hanya untuk memberikan kesempatan bagi pemberian kortikosteroid dan antibiotika.
D. Penatalaksanaan pasien secara poliklinis
Terhadap pasien preterm KPD dengan usia kehamilan kurang dari 32 minggu yang masih tetap tidak menunjukkan tanda-tanda inpartu selama masa observasi, air ketuban sudah tak keluar lagi dan tidak terdapat tanda oligohidramnion, ibu tidak menderita demam dan tak terdapat tanda-tanda iritabilitas uterus dimungkinkan untuk keluar rumah sakit (perawatan poliklinik) dengan advis khusus dan persetujuan pasien.
Status pasien tersebut adalah sebagai pasien poliklinik dengan pengamatan sangat ketat.
Di rumah, pasien diminta untuk istirahat total, tidak bersetubuh dan mencatat suhu rektal setiap 6 jam dan datang ke RS bila terdapat tanda-tanda amnionitis
Setiap minggu pasien datang untuk perawatan antenatal dan dilakukan pemeriksaan suhu tubuh, non stress test setelah kehamialn 28 minggu, penilaian ultrasonografi untuk melihat pertumbuhan janin dan AFI- amniotic fluid index
Permasalahan : apakah jenis penatalaksanaan pasien seperti diatas tidak memberikan resiko yang sangat tinggi terhadap ibu dan anak, mengingat bahwa pengamatan poliklinis tidak mudah untuk dilaksanakan oleh pasien khususnya untuk golongan sosial ekonomi rendah.
RUJUKAN
dr.Bambang Widjanarko, SpOG
Ketuban Pecah Dini ( amniorrhexis – premature rupture of the membrane PROM ) adalah pecahnya selaput korioamniotik sebelum terjadi proses persalinan. Secara klinis diagnosa KPD ditegakkan bila seorang ibu hamil mengalami pecah selaput ketuban dan dalam waktu satu jam kemudian tidak terdapat tanda awal persalinan, dengan demikian untuk kepentingan klinis waktu 1 jam tersebut merupakan waktu yang disediakan untuk melakukan pengamatan adanya tanda-tanda awal persalinan.
Bila terjadi pada kehamilan < 37 minggu maka peristiwa tersebut disebut KPD Preterm (PPROM = preterm premature rupture of the membrane - preterm amniorrhexis)
Periode Laten : adalah interval waktu dari kejadian pecahnya selaput chorioamniotik dengan awal persalinan.
Arti klinis Ketuban Pecah Dini adalah :
- Bila bagian terendah janin masih belum masuk pintu atas panggul maka kemungkinan terjadinya prolapsus talipusat atau kompresi talipusat menjadi besar.
- Peristiwa KPD yang terjadi pada primigravida hamil aterm dengan bagian terendah yang masih belum masuk pintu atas panggul seringkali merupakan tanda adanya gangguan keseimbangan feto pelvik..
- KPD seringkali diikuti dengan adanya tanda-tanda persalinan sehingga dapat memicu terjadinya persalinan preterm dengan segala akibatnya.
- Peristiwa KPD yang berlangsung lebih dari 24 jam ( prolonged rupture of membrane) seringkali disertai dengan infeksi intrauterine dengan segala akibatnya.
- Peristiwa KPD dapat menyebabkan oligohidramnion dan dalam jangka panjang kejadian ini akan dapat menyebabkan hilangnya fungsi amnion bagi pertumbuhan dan perkembangan janin.
KPD merupakan komplikasi kehamilan pada 10% kehamilan aterm dan 4% kehamilan preterm.
KPD PRETERM menyebabkan terjadinya 1/3 persalinan preterm dan merupakan penyebab utama morbiditas dan mortalitas perinatal.
Faktor resiko :
- Golongan sosio ekonomi rendah
- Ibu hamil tidak menikah
- Kehamilan remaja
- Merokok
- Penyakit Menular Seksual
- Vaginosis bakterial
- Perdarahan antenatal
- Riwayat ketuban pecah dini pada kehamilan sebelumnya
KETUBAN PECAH DINI dan
KETUBAN PECAH DINI PADA KEHAMILAN PRETERM
Selaput ketuban dan cairan amnion memiliki fungsi penting selama pertumbuhan dan maturasi janin.
- Kantung amnion merupakan tempat yang baik bagi gerakan dan perkembangan muskulo-skeletal janin.
- Gerakan pernafasan yang disertai aliran cairan amnion kedalam saluran pernafasan janin penting bagi perkembangan saccus alveolaris paru.
- Selaput ketuban merupakan penghalang masuknya polimikrobial flora vagina kedalam kantung amnion.
Komplikasi
KPD preterm seringkali menyebabkan terjadinya:
- Persalinan preterm
- Chorioamnionitis
- Endometritis
- Gawat janin atau asfiksia intrauterin ( pengaruh tekanan pada talipusat )
Angka kejadian chorioamnionitis berbanding terbalik dengan usia kehamilan, menurut Hillier dkk ( 1988):Gawat janin atau asfiksia intrauterin merupakan akibat dari kompresi talipusat yang berkepanjangan dan berulang akibat berkurangnya cairan amnion atau prolapsus talipusat
- Chorioamnionitis histologik 100% pada usia kehamilan kurang dari 26 minggu
- Chorioamnionitis histologik 70% pada usia kehamilan kurang dari 30 minggu
- Chorioamnionitis histologik 60% pada usia kehamilan kurang dari 32 minggu
KPD pada kehamilan yang sangat muda dan disertai dengan oligohidramnion yang berkepanjangan menyebabkan terjadinya deformasi janin antara lain :
- Hipoplasia pulmonal
- Potter ‘s fascia
- Deformitas ekstrimitas
- Pada pasien hamil yang datang dengan keluhan “keluar cairan” harus dipikirkan diagnosa KPD
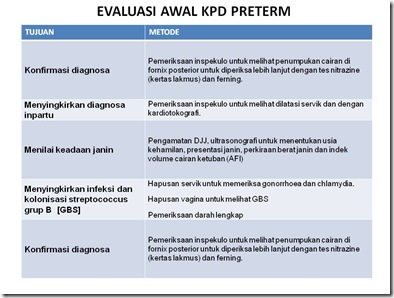
- Tujuan umum diagnostik awal adalah :
- Konfirmasi diagnosa
- Menilai keadaan janin
- Menentukan apakah pasien dalam keadaan inpartu aktif
- Menyingkirkan kemungkinan adanya infeksi

- Pemeriksaan vaginal (vaginal toucher) harus sangat dibatasi termasuk untuk pemeriksaaan diagnostik awal
- VT sebelum persalinan meningkatkan kejadian infeksi neonatus dan memperpendek periode laten.
- Dengan menghindari VT , usaha mempertahankan kehamilan menjadi semakin lama.
- Pemeriksaan inspekulo harus terlebih dahulu dilakukan meskipun pasien nampak sudah masuk fase inpartu oleh karena dengan pemeriksaan inspekulo dapat dilakukan penentuan dilatasi servik.
- Oleh karena infeksi intra amniotik subklinis juga sering terjadi dan keadaan ini adalah merupakan penyebab utama dari morbiditas ibu dan anak, maka evaluasi gejala dan tanda infeksi pada pasien harus dilakukan secara teliti
- Tanda infeksi yang jelas terdapat pada infeksi lanjut antara lain : demam, takikardi, uterus tegang, getah vagina berbau dan purulen
- Diagnosa dini infeksi intraamniotik dilakukan dengan pemeriksaan :
- 1. Leukositosis > 15.000 plp
- 2. Protein C-reactive
- Deteksi infeksi cairan amnion dilakukan dengan amniosentesis
(1) Usia kehamilan
(2) Ada atau tidak adanya chorioamnionitis
A. Kehamilan yang disertai Amnionitis.
Pada kasus KPD yang disertai dengan adanya tanda-tanda infeksi chorioamnionitis harus dilakukan terminasi kehamilan tanpa memperhatikan usia kehamilan.
Sebelum terminasi kehamilan, diberikan antibiotika spektrum luas untuk terapi amnionitis
B. Kehamilan aterm tanpa amnionitis
Pada kehamilan aterm, penatalaksanaan KPD tanpa disertai amnionitis dapat bersifat aktif (segera melakukan terminasi kehamilan) atau ekspektatif (menunda persalinan sampai maksimum 12 jam).
Penatalaksanaan ekspektatif :
- Tirah baring
- Pemberian antibiotika spektrum luas
- Observasi tanda inpartu dan keadaan ibu dan anak
- Bila selama 12 jam tak ada tanda-tanda inpartu dan keadaan umum ibu dan anak baik maka dapat dilakukan terminasi kehamilan
- Bila selama masa observasi terdapat :
- a. Suhu rektal > 37.60C
- b. Gawat ibu atau gawat janin
- Maka kehamilan harus segera diakhiri
Kehamilan segera diakhiri dengan cara yang sesuai dengan indikasi dan kontraindikasi yang ada.
Baik pada penatalaksanaan aktif atau ekspektatif, harus diberikan antibiotika spektrum luas untuk mencegah terjadinya amnionitis.
C. Kehamilan preterm tanpa amnionitis
Prinsip penatalaksanaan tidak berbeda dengan penatalaksanaan pada kehamilan aterm tanpa amnionitis. Perbedaan terutama pada antisipasi terhadap resiko chorioamnionitis yang lebih tinggi.
Pada kehamilan > 34 minggu, penatalaksanaan sama dengan penatalaksanaan pada kehamilan aterm tanpa amnionitis.
Pada kehamilan kurang dari 24 minggu, resiko pecahnya ketuban dini terhadap ibu sangat tinggi. Pada usia kehamilan ini, pemberian steroid, tokolitik dan antibiotika tidak memberi manfaat bagi janin. Penatalaksanaan kasus seperti ini dapat secara aktif atau ekspektatif (poliklinis) dengan pengawasan dan informasi pada pasien yang baik dan sepenuhnya tergantung dari kehendak pasien dengan memperhitungkan segala resiko terhadap ibu dan anak.
Pada kehamilan antara 24 – 32 minggu, sejumlah intervensi klinik sepertinya dapat memperpanjang masa kehamilan dan memperbaiki out come.
Setelah diagnosa KPD ditegakkan maka dapat dilakukan pemberian:
1. Antibiotika
Tak seperti halnya pada persalinan preterm tanpa KPD, pemberian antibiotika spektrum luas pada kasus KPD pada kehamilan preterm nampaknya memberikan dampak yang baik dalam hal memperpanjang usia kehamilan dan perbaikan outcome neonatal.
2. Kortikosteroid
Banyak ahli yang memberikan rekomendasi penggunaan kortikosteroid pada kasus KPD preterm > 32 minggu dengan syarat tidak terdapat tanda amnionitis.
Pada populasi yang diteliti terlihat adanya manfaat yang bermakna dari pemberian kortikosteroid dalam penurunan angka kejadian RDS-respiratory distress syndrome, Necrotizing Enterocolitis dan perdarahan intraventricular .
3. Tokolitik
Belum ada penelitian yang menunjukkan bahwa penggunaan tokolitik saja dapat memperbaiki out come perinatal.
Pada umumnya pemberian tokolitik pada kasus Preterm KPD dibatasi selama 48 jam hanya untuk memberikan kesempatan bagi pemberian kortikosteroid dan antibiotika.
D. Penatalaksanaan pasien secara poliklinis
Terhadap pasien preterm KPD dengan usia kehamilan kurang dari 32 minggu yang masih tetap tidak menunjukkan tanda-tanda inpartu selama masa observasi, air ketuban sudah tak keluar lagi dan tidak terdapat tanda oligohidramnion, ibu tidak menderita demam dan tak terdapat tanda-tanda iritabilitas uterus dimungkinkan untuk keluar rumah sakit (perawatan poliklinik) dengan advis khusus dan persetujuan pasien.
Status pasien tersebut adalah sebagai pasien poliklinik dengan pengamatan sangat ketat.
Di rumah, pasien diminta untuk istirahat total, tidak bersetubuh dan mencatat suhu rektal setiap 6 jam dan datang ke RS bila terdapat tanda-tanda amnionitis
Setiap minggu pasien datang untuk perawatan antenatal dan dilakukan pemeriksaan suhu tubuh, non stress test setelah kehamialn 28 minggu, penilaian ultrasonografi untuk melihat pertumbuhan janin dan AFI- amniotic fluid index
Permasalahan : apakah jenis penatalaksanaan pasien seperti diatas tidak memberikan resiko yang sangat tinggi terhadap ibu dan anak, mengingat bahwa pengamatan poliklinis tidak mudah untuk dilaksanakan oleh pasien khususnya untuk golongan sosial ekonomi rendah.
RUJUKAN
- Asrat T et al: Rate of recurrence of preterm rupture of the membranes in consecutive pregnancies. Am J Obstet Gynecol 165,1111-1115, 1991
- American College Of Obstetrician and Gynecologist : Perinatal care at the treshold of viability. Practice Bulletin No.38 September 2002
- Bullard I, Vermillion S, Soper D: Clinical intraamniotic infection and the outcome for very low birth weight neonates [abstract] Am J Obstet Gynecol 187;S73, 2002
- Cunningham FG et al : Preterm Labor in “ Williams Obstetrics” , 22nd ed, McGraw-Hill, 2005
- DeCherney AH. Nathan L : Late Pregnancy Complication in Current Obstetrics and Gynecologic Diagnosis and Treatment , McGraw Hill Companies, 2003
- Lewis DF, Adair CD, Robichaux A et al: Antibiotic therapy in preterm rupture of membranes : Are seven days necessary ? A preliminary, randomized clinical trial. Am J Obstet Gynecol 188;1413, 2003
PERSALINAN PRETERM
Fak.Kedokteran UMJ Jakarta
Persalinan preterm adalah persalinan pada kehamilan antara 20 – 37 minggu.
Meskipun angka kejadian 10 – 15% kehamilan namun kontribusinya terhadap morbiditas dan mortalitas neonatal adalah sekitar 50 – 70%
75% kematian neonatus pada persalinan preterm disebabkan oleh karena kelainan kongenital.
Untuk menurunkan dampak medis dan ekonomis dari persalinan preterm, tujuan utama dari perawatan obstetri tidak hanya menurunkan angka kejadian persalinan preterm namun juga untuk meningkatkan usia kehamilan dimana persalinan preterm tidak dapat dihindari.
FAKTOR RESIKO
Sejumlah kelainan obstetrik, medis dan anatomis berkaitan dengan kejadian persalinan preterm seperti terlihat pada tabel dibawah :

ETIOLOGI
1. KOMPLIKASI MEDIS DAN OBSTETRIK
28% persalinan preterm kehamilan tunggal disebabkan oleh beberapa hal :2. ABORTUS IMINEN
72% persalinan preterm kehamilan tunggal sisanya adalah persalinan spontan preterm dengan atau tanpa disertai KPD
- 50% akibat pre eklampsia
- 25% akibat gawat janin
- 25% akibat IUGR, solusio plasenta atau kematian janin
Perdarahan pervaginam pada awal kehamilan seringkali berkait dengan meningkatnya perubahan pada outcome kehamilan.3. GAYA HIDUP
Weiss dkk (2002) : melaporkan adanya kaitan antara perdarahan pervaginam pada kehamilan 6 – 13 minggu dengan kejadian meningkatnya persalinan sebelum kehamilan 24 minggu, persalinan preterm dan solusio plasenta.
Merokok, kenaikan BB selama kehamilan yang tidak memadai serta penggunaan obat-obatan tertentu memiliki peranan penting dalam angka kejadian dan outcome BBLR.
Casaenuva 2005 : menyimpulkan bahwa faktor maternal lain yang berkaitan dengan persalinan preterm adalah :
- Kehamilan remaja atau kehamilan pada usia “tua”
- Tubuh dengan posture pendek
- Sosial ekonomi kurang
- Defisiensi vit C
- Faktor pekerjaan (berjalan jauh, berdiri lama, pekerjaan berat, jam kerja yang terlalu lama)
Perkiraan bahwa terdapat hubungan antara faktor genetik dengan persalinan preterm adalah berdasarkan pada sifat persalinan preterm yang seringkali berulang, menurun dalam keluarga dan banyak dijumpai pada ras tertentu.5. CHORIOAMNIONITIS
Infeksi selaput ketuban dan cairan amnion yang disebabkan oleh berbagai jenis mikroorganisme dapat menjelaskan peristiwa KPD dan atau persalinan preterm.IDENTIFIKASI PASIEN YANG MEMILIKI RESIKO TINGGI TERJADINYA PERSALINAN PRETERM
Jalan masuk mikroorganisme kedalam cairan amnion pada kondisi selaput ketuban yang masih utuh tidak jelas.
Endotoksin sebagai produk dari bakteri dapat merangsang monosit desidua untuk menghasilkan cytokine yang selanjutnya dapat merangsang asam arachidonat dan produksi prostaglandine.
Prostaglandine E2 dan F2α bekerja dengan modus parakrin untuk merangsang terjadinya kontraksi miometrium.
SISTEM SKORING
Berdasarkan penelitian, sistem skoring tidak memberikan manfaat dalam identifikasi pasien resiko tinggi mengalami persalinan preterm.
RIWAYAT PERSALINAN PRETERM
Tabel berikut ini memperlihatkan adanya hubungan yang kuat antara riwayat persalinan preterm dengan kejadian persalinan preterm berikutnya.

Meskipun pasien hamil dengan riwayat persalinan preterm jelas memiliki resiko tinggi mengalami persalinan preterm ulangan, namun peristiwa ini hanya 10% dari keseluruhan persalinan preterm. Dengan kata lain, 90% kejadian persalinan preterm tak dapat diramalkan berdasarkan riwayat persalinan preterm saja.
INKOMPETENSIA SERVIK
Berdasarkan naskah dari American College of Obstetrician and Gynecologist ( 2001) disebutkan bahwa Inkompetensia servik adalah peristiwa klinis berulang yang ditandai dengan dilatasi servik yang berulang, persalinan spontan pada trimester II yang tidak didahului dengan KPD, perdarahan atau infeksi.
DILATASI SERVIK
Dilatasi servik asimptomatik pada kehamilan setelah trimester II adalah faktor resiko terjadinya persalinan preterm, ahli lain berpendapat bahwa hal tersebut adalah variasi normal terutama pada pasien multipara.
Pemeriksaan servik pada kunjungan prenatal untuk memperkirakan adanya persalinan preterm adalah hal yang tak perlu dan berbahaya.
PANJANG SERVIK
Pemeriksaan ultrasonografi transvaginal (TVS) dapat dilakukan untuk mengukur panjang servikFETAL FIBRONECTIN
Panjang servik pada kehamilan 24 minggu = 3.5 cm
Owen dkk (2001) : Terdapat hubungan antara panjang servik pada kehamilan 16 – 24 minggu dengan kejadian persalinan preterm pada kehamilan < 35 minggu
Owen dkk ( 2003) : Nilai panjang servik untuk meramalkan terjadinya persalinan preterm sebelum kehamilan 35 minggu hanya sesuai untuk kehamilan dengan resiko tinggi persalinan preterm.
Iams (2003) pemeriksaan ultrasonografi secara rutin pada kasus kehamilan resiko rendah tidak perlu dikerjakan.
Adalah glikoprotein yang dihasilkan dalam 20 bentuk molekul dari berbagai jenis sel antara lain hepatosit, fibroblas , sel endothel serta amnion janin.VAGINOSIS BAKTERIAL
Kadar yang tinggi dalam darah maternal serta dalam cairan amnion diperkirakan berperan dalam adhesi interseluler selama implantasi dan dalam mempertahankan adhesi plasenta pada desidua.
Deteksi fibronectin dalam cairan servikovaginal sebelum adanya ketuban pecah adalah “marker” adanya partus prematurus iminen.
Nilai >; 50 ng/mL adalah positif (pemeriksaan dengan metode ELISA dan harus menghindari kontaminasi dengan darah dan cairan ketuban)
Goldenberg dkk (2000) : pemeriksaan fibronectin bahkan pada kehamilan 8 – 22 minggu merupakan prediktor kuat untuk terjadinya persalinan preterm.
Lowe dkk (2004) pemeriksaan fibronectin pada kasus partus prematurus iminen dapat menurunkan lama waktu tinggal di RS.
Intervensi pada pasien dengan Fibronectin positif
Pemeriksaan fibronectin yang positif sering disebabkan oleh adanya infeksi.
Andrews dkk (2003) melihat efektivitas pemberian antimikroba pada kasus dengan fibronectine positif pada kehamilan 21 – 26 minggu untuk mencegah terjadinya persalinan preterm.
Hasil penelitian menunjukkan bahwa persalinan preterm pada usia kehamilan kehamilan<>
Vaginosis bakterial sebenarnya bukan keadaan infeksi namun adalah satu keadaan dimana flora vagina normal ( laktobasilus penghasil hidrogen peroksida) diganti oleh kuman-kuman anerobik (Gardnerella vaginalis, spesies Mobiluncus dan Mycoplasmahominis)INFEKSI TRAKTUS GENITALIS BAGIAN BAWAH
Vaginosis bakterial sering dikaitkan dengan abortus spontan, persalinan preterm, KPD, chorioamnionitis dan infeksi cairan amnion. Vaginosis bakterial menyebabkan terjadinya persalinan preterm melalui mekanisme yang sama dengan yang terjadi akibat infeksi dalam cairan amnion.
Dari penelitian yang ada, tak ada keraguan bahwa perubahan flora vagina yang normal seperti vaginosis bakterial memiliki kaitan erat dengan persalinan preterm spontan. Namun demikian, sampai saat ini skrining maupun terapi dari kondisi tersebut terbukti tidak dapat mencegah terjadinya persalinan preterm.
Infeksi chlamydia trachomatis nampaknya tidak berperan dalam proses persalinan preterm.PENYAKIT PERIODONTAL
Goepfert dkk (2002) : angka kejadian pada pasien dengan atau tampa infeksi chlaydia atau trichomonas adalah sama
Ramsey dkk ( 2003) : hapusan vagina dengan pengecatan gram pada trimester kedua yang menghasilkan peningkatan rasio polimorfonuclear dengan sel epitel adalah prediktif untuk terjadinya persalinan preterm sebelum minggu ke 35.
Knudtson dkk (2003) : wanita tidak hamil yang menderita endometritis kronis diluar kehamilan yang ditandai dengan sel plasma, resiko terjadinya persalinan preterm meningkat 2.5 kali lipat.
Pasien hamil yang menderita periodontitis memiliki resiko mengalami persalinan preterm 7.5 kali lipat. Goepfert dkk (2003) : Persalinan preterm sebelum usia kehamilan 32 minggu seringkali disertai dengan periodontitis berat.PERANAN PROGESTERON DALAM MEMPERTAHANKAN KEHAMILAN
Pada hewan percobaan, pemberian medroxyprogesteron dapat mencegah terjadinya persalinan dan memiliki aktivitas anti-inflamasi in vivo.
Dalam kaitan ini, terjadi penekananan pada aktivasi jalur cytokine TH1 dan TH2 uterus dan servik. Cytokine ini berperan dalam mempertahankan kehamilan dan mengawali proses persalinan.
Progestin yang paling sering digunakan adalah 17α – hydroxyprogesteron caproate. Pemberian tiap minggu secara intramuskuler pada pasien resiko tinggi dapat menurunkan kejadian persalinan preterm.
Da Fonseca dkk (2003) : menunjukkan efektivitas pemberian suppositoria vagina 100 mg progesteron natural dalam mencegah terjadinya persalinan preterm
GEJALA dan TANDA
Partus prematurus iminen ditandai dengan :
(1). Kontraksi uterus dengan atau tanpa rasa sakit
(2). Rasa berat dipanggul
(3). Kejang uterus yang mirip dengan dismenorea
(4). Keluarnya cairan pervaginam
(5). Nyeri punggung
Gejala diatas sangat mirip dengan kondisi normal yang sering lolos dari kewaspadaan tenaga medis.
DIAGNOSIS PERSALINAN PRETERM :
American College of Obstetricans and Gynecologist 1997 menyampaikan kriteria diagnosa persalinan preterm :
- Terdapat 4 kontraksi uterus dalam waktu 20 menit atau 6 dalam 60 menit disertai dengan perubahan progresif pada servik
- Dilatasi servik > 1 cm
- Pendataran servik > 80%
Prinsip : Bila mungkin, hindari persalinan sebelum kehamilan 34 minggu
KONTRAINDIKASI MENGHENTIKAN PROSES PERSALINAN PRETERM :
Faktor Maternal :
- Penyakit hipertensi dalam kehamilan yang berat ( misal eksaserbasi akut hipertensi kronik eklampsia, preeklampsia berat )
- Penyakit jantung atau paru (mis. Edema paru , ARDS, penyakit katub jantung, takiaritmia)
- Dilatasi servik sudah > 4 cm
- Perdarahan pervaginam ( milsa. Solusio plasenta, plasenta previa , DIC )
- Bayi mati atau anomali kongenital yang lethal
- Fetal distress
- Infeksi intra uterine ( korioamnionitis )
- Gawat janin berkaitan dengan usaha mempertahankan kehamilan
- TBJ > 2500 gram
- Eritroblastosis fetalis
- PJT berat
RINCIAN PENATALAKSANAAN :
1. Rehidrasi dan tirah baring 2. Kortikosteroid
Diberikan untuk percepatan pematangan paru
Efek optimal terjadi 24 jam setelah pemberian terakhir mencapai puncak dalam waktu 48 jam dan bertahan sampai 7 hari.
- Betamethasone 12 mg IM tiap 24 jam selama 48 jam
- Dexamethasone 6 mg IM tiap 12 jam selama 48 jam
Pemberian ulangan kortikosteroid tak berguna oleh karena dapat mengganggu perkembangan psikomotor janin
Tokolitik :
Nifedipine ( “calcium channel blocker” ) , pemberian per oral efektif dalam menekan kontraksi uterus dengan efek samping maternal dan janin yang minimal (nyeri kepala, flushing , hipotensi dan takikardia ).
Protokol :
Prostaglandine sintetase inhibitor (dapat digunakan untuk jangka pendek) obat yang sering digunakan indomethacine
- Sediaan : Kapsul gelatin oral 10 atau 20 mg
- “loading dose” : 30 mg . bila setelah 90 menit kontraksi uterus masih ada berikan dosis ulang 20 mg
- Dosis pemeliharaan : 20 mg tiap 6 jam selama 24 jam dan dilanjutkan dengan 20 mg untuk 24 jam berikut
- Kriteria gagal : kontraksi uterus menetap setelah 60 menit pemberian dosis ulangan.
Magnesium Sulfat (MgSO4)
Syarat pemberian Mg SO4 :
Protocol for use of magnesium sulfate in supression of preterm labor:
- Pemberian harus diawasi dengan ketat dengan pemeriksaan : reflek patela, frekuensi pernafasan, produksi urine
- Harus tersedia antidotum calcium gluconat 10 ml dalam larutan 10%
Criteria for admission to protocol
- Preterm labor has been confirmed
- Gestational age of 20 – 34 weeks has been confirmed
- Examination and tests have ruled out any case of maternal and fetal disease or disorder in which it would be best to allow labor to continue
- Any specific contraindications to magnesium sulfate therapy have been ruleout
Protocol
- Sediaan Larutan : larutan awal mengandung 6 gram MgSO4 ( 12 ml laritan 50% ) dalam 100 ml Dextrose 5%. Larutan maintanance : 10 gram MgSO4 ( 20 ml larutan 50% ) dalam 500 ml Dextrose 5%
- Dosis awal : 6 gram selama 15 – 20 menit parenteral
- Dosis titrasi : 2 gram per jam sampai kontraksi uterus mereda dan diikuti pemeriksaan serum sebesar 5 – 7 mg/dL ; dosis maksimum 4 gram per jam
- Dosis maintanance : Dosis maintanance untuk 12 jam , kemudian 1 gram per jam untuk 24 – 48 jam dan kemudian diganti dengan betta agonis.
Tokolitik lain : Indomethacine (Prostaglandine syntetase inhibitors)
- Pemberian dapat per-oral atau per-rektal.
- Dosis 50 – 100 mg diikuti dengan pemberian selama 24 jam yang tak melebihi 200 mg.
- Peck dan Lutheran (2003) : pemberian Indomethacine selama 7 hari atau lebih pada kehamilan < 33 minggu tidak meningkatkan resiko medis pada neonatus.
Kompetitif antagonis dari kontraksi uterus akibat oksitosin.3. Antibiotika
US FDA menolak penggunaan Atosiban dalam pencegahan persalinan prematur oleh karena efektivitas dan keamanan bagi janin atau neonatus meragukan.
Terapi antibiotika pada kasus persalinan preterm diperkirakan oleh sebagian besar ahli tidak memberikan manfaat dalam menghambat persalinan preterm.
Pemberian antibiotika bermanfaat untuk mencegah infeksi GBS pada neonatus.
Terapi pilihan adalah pemberian Penicilline atau Ampicilline.
Clindamycin diberikan pada pasien yang alergi terhadap penicilline.
Rekomendasi Penatalaksanaan Persalinan Preterm
- Konfirmasi diagnosa persalinan preterm.
- Kehamilan < 34 minggu dengan kemajuan persalinan progresif ( dilatasi servik > 4 cm) tanpa disertai indikasi ibu dan atau anak untuk terminasi kehamilan → Observasi ketat kontraksi uterus dan DJJ dan lakukan pemeriksaan servik serial untuk menilai kemajuan persalinan.
- Kehamilan < 34 minggu : beri kortikosteroid untuk pematangan paru.
- Kehamilan < 34 minggu pada wanita dengan kemajuan persalinan yang tidak progresif [ dilatasi servik < 4 cm] cegah kontraksi uterus dengan pemberian tokolitik dan berikan kortikosteroid serta antibiotika profilaksis untuk GBS.
- Pada kehamilan > 34 minggu : lakukan observasi kemajuan persalinan dan kesehatan janin intrauterin.
- Pada kasus dengan persalinan aktif yang progresif [dilatasi servik > 4 cm] berikan antibiotika untuk profilaksis infeksi GBS pada neonatus.
- Bila perlu lakukan episiotomi pada kasus dengan perineum yang kaku.
- Persalinan dengan cunam dengan maksud untuk melindungi kepala janin tak perlu dilakukan oleh karena manfaatnya tidak didukung dengan data out come perinatal.
- Diperlukan kehadiran neonatologis yang kompeten untuk melakukan resusitasi bayi preterm.
RUJUKAN
- American College of Obstetricans and Gynecologist: Use progsteron to reduce preterm birth. Comitte Opinion No.291, November 2003.
- Andrews WW, Sibai BM,Thom EA,et al: Ranodomized clinical trial of metronidazole plus erythromycin to prevent spontaneous preterm delivery in fibronectine-positive women. Obstet Gynecol 101:847,2003
- Bloom SL, Yost NP, McIntire DD,et al: Recurrence of preterm birth in singleton and twin pregnancies Obstet Gynecol 98:379, 2001b
- Cunningham FG et al : Preterm Labor in “ Williams Obstetrics” , 22nd ed, McGraw-Hill, 2005
- da Fonseca EB, Bittar RE, Cavalho MHB, et al: Prophylactic administration of progesteron by vaginal suppository to reduce the incidence of spontaneous preterm birth in women at increased risk: A randomized placebo-controlled double blind study. Am J Obstet Gynecol 188:419, 2003
- DeCherney AH. Nathan L : Late Pregancy Complication in Current Obstetrics and Gynecologic Diagnosis and Treatment , McGraw Hill Companies, 2003
- Goepfert Ar, Jeffcoat MK, Andrews, et al: Periodontal disease and upper genital tract inflammation in early spontaneous preterm birth. Obstet Gynecol 104:777, 2004
- Goldenberg RL, Klebanoff M, Carey JC, et al : Vaginal firbonectine measurements from 8 to 22 weeks gestation and subsequent spontaneous preterm birth. Am J Obstet Gynecol 183: 469, 2000
- Iams JD:Prediction and early detection of preterm labor. Obstet Gynecol 101:402, 2003
- King JF, Flenady V,Papatsonis D, et al: Calcium channel blocker for inhibiting preterm labor: A systematic review of the evidence and protocol for adminstration of nifedipine. Aust NZJ Obstet Gyncol 43:192, 2003
- Knudtson E, Senokozlieff M, Ye H: The association of chronic endometritis with preterm birth. Am J Obstet Gynecol 189:S173, 2003
- Lowe MP, Zimmerman B, Hansen W: Prospective randomized controlled trial of fetal fibronectin on preterm labor management in a tertiary care center. Am J Obstet Gynecol 190:358,2004
- Peck T, Lutheran G: Long term and short term childhood healt h after long-term use of indomethacine in pregnancy. Am J Obstet Gynecol 189:S168, 2003
- Weiss JL, Malone FD, Vidayer J, et al: Threatened abortion: A risk factor for poor pregnancy out come, a population-based screening study. Am J Obstet Gynecol 190:745,2004
Tidak ada komentar:
Posting Komentar