CYTOMEGALOVIRUS dalam KEHAMILAN
Cytomegalovirus – CMV adalah virus DNA dan merupakan kelompok dari famili virus Herpes sehingga memiliki kemampuan latensi. Virus ditularkan melalui berbagai cara a.l tranfusi darah, transplantasi organ , kontak seksual, air susu , air seni dan air liur ; transplansental atau kontak langsung saat janin melewati jalan lahir pada persalinan pervaginam.
Virus dapat di isolasi dari biakan urine atau biakan berbagai cairan atau jaringan tubuh lain.
Tes serologis mungkin terjadi peningkatan IgM yang mencapai kadar puncak 3 – 6 bulan pasca infeksi dan bertahan sampai 1– 2 tahun kemudian.
IgG meningkat secara cepat dan bertahan seumur hidup
Masalah dari interpretasi tes serologi adalah :
CMV adalah infeksi virus kongenital yang utama di US dan mengenai 0.5 – 2.5 % bayi lahir hidup. Infeksi plasenta dapat berlangsung dengan atau tanpa infeksi terhadap janin dan infeksi pada neonatus dapat terjadi pada ibu yang asimptomatik.
Resiko transmisi dari ibu ke janin konstan sepanjang masa kehamilan dengan angka sebesar 40 – 50%.
10 – 20% neonatus yang terinfeksi memperlihatkan gejala-gejala :
CNV rekuren berkaitan dengan penurunan resiko janin dengan angka penularan ibu ke janin sebesar 0.15% – 1%
Tidak ada terapi yang efektif untuk cytomegalovirus dalam kehamilan.
Pencegahan meliputi penjagaan kebersihan pribadi, mencegah tranfusi darah
Usaha untuk membantu diagnosa infeksi CMV pada janin adalah dengan melakukan :
30 – 60% anak usia sekolah memperlihatkan hasil seropositif CMV, dan pada wanita hamil 50 – 85%. Data ini membuktikan telah adanya infeksi sebelumnya. Gejala infeksi menyerupai infeksi mononukleosis yang subklinis. Ekskresi virus dapat berlangsung berbulan bulan dan virus mengadakan periode laten dalam limfosit, kelenjar air liur, tubulus renalis dan endometrium. Reaktivasi dapat terjadi beberapa tahun pasca infeksi primer dan dimungkinkan adanya reinfeksi oleh jenis strain virus CMV yang berbeda.
DIAGNOSISVirus dapat di isolasi dari biakan urine atau biakan berbagai cairan atau jaringan tubuh lain.
Tes serologis mungkin terjadi peningkatan IgM yang mencapai kadar puncak 3 – 6 bulan pasca infeksi dan bertahan sampai 1– 2 tahun kemudian.
IgG meningkat secara cepat dan bertahan seumur hidup
Masalah dari interpretasi tes serologi adalah :
- Kenaikan IgM yang membutuhkan waktu lama menyulitkan penentuan saat infeksi yang tepat
- Angka negatif palsu yang mencapai 20%
- Adanya IgG tidak menyingkirkan kemungkinan adanya infeksi yang persisten
CMV adalah infeksi virus kongenital yang utama di US dan mengenai 0.5 – 2.5 % bayi lahir hidup. Infeksi plasenta dapat berlangsung dengan atau tanpa infeksi terhadap janin dan infeksi pada neonatus dapat terjadi pada ibu yang asimptomatik.
Resiko transmisi dari ibu ke janin konstan sepanjang masa kehamilan dengan angka sebesar 40 – 50%.
10 – 20% neonatus yang terinfeksi memperlihatkan gejala-gejala :
- Hidrop non imune
- PJT simetrik
- Korioretinitis
- Mikrosepali
- Kalsifikasi serebral
- Hepatosplenomegali
- hidrosepalus
- Retardasi mental
- Gangguan visual
- Gangguan perkembangan psikomotor
CNV rekuren berkaitan dengan penurunan resiko janin dengan angka penularan ibu ke janin sebesar 0.15% – 1%
Tidak ada terapi yang efektif untuk cytomegalovirus dalam kehamilan.
Pencegahan meliputi penjagaan kebersihan pribadi, mencegah tranfusi darah
Usaha untuk membantu diagnosa infeksi CMV pada janin adalah dengan melakukan :
- Ultrasonografi untuk identifikasi PJT simetri, hidrop, asites atau kelainan sistem saraf pusat
- Pemeriksaan biakan cytomegalovirus dalam cairan amnion
Senin, 28 September 2009
HERPES GENITALIS dalam KEHAMILAN
dr.Bambang Widjanarko, SpOG
Fak.Kedokteran & Kesehatan UMJ JAKARTA
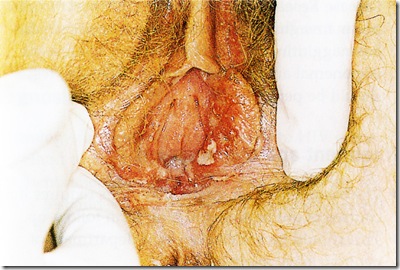
Infeksi Primer :
Terjadi pada penderita dengan riwayat lesi oro-labial HSV-1 yang kemudian mendapatkan infeksi genital-HSV 2.
Terdapat perlindungan silang dari infeksi oro-labial sehingga gejala yang ditimbulkan oleh HSV 2 lebih ringan dibandingkan gejala yang ditimbulkan oleh infeksi HSV 1
Infeksi non primer ini biasanya lebih asimptomatik dibandingkan infeksi primer.
Herpes Rekuren
Metode diagnosa utama adalah kultur virus pada ulkus
TERAPI dan PENATALAKSANAAN
Herpes primer dan episode infeksi pertama kali
Fak.Kedokteran & Kesehatan UMJ JAKARTA

- Herpes Genitalis disebabkan oleh virus herpes simplex – HSV tipe 1 dan 2
- antibodi HSV 2 ditemukan pada 7.6% darah donor, namun hanya 50% yang menyatakan pernah menderita herpes genitalis. Disimpulkan bahwa banyak infeksi herpes yang bersifat subklinis
- Kasus yang disebabkan oleh HSV tipe 2 terutama dijumpai pada wanita muda
- Lesi awal berupa pembentukan erupsi veskular atau ulserasi yang akut dan diikuti dengan penyembuhan secara spontan
- HSV mengalami penjalaran melalui nervus sensorik perifer kedalam ganglion dorsal dan tetap tinggal dalam fase istirahat.(masa laten), reaktivasi akan menyebabkan timbulnya lesi ulangan dan memiliki potensi penularan.
Infeksi Primer :
- Merupakan paparan pertama kali terhadap HSV 1 atau 2 yang dapat menyebabkan lesi vulva dan disuria namun kadang kadang juga tanpa gejala. Seringkali di diagnosa sebagai infeksi traktus urinarius atau candidiasis
- Pada pemeriksaan ditemukan ulkus multiple yang disertai rasa nyeri hebat. Kadang disertai dengan pembesaran kelenjar inguinal
Terjadi pada penderita dengan riwayat lesi oro-labial HSV-1 yang kemudian mendapatkan infeksi genital-HSV 2.
Terdapat perlindungan silang dari infeksi oro-labial sehingga gejala yang ditimbulkan oleh HSV 2 lebih ringan dibandingkan gejala yang ditimbulkan oleh infeksi HSV 1
Infeksi non primer ini biasanya lebih asimptomatik dibandingkan infeksi primer.
Herpes Rekuren
- Episode ulangan dapat asimptomatik (subklinis). Gejala yang timbul biasanya ebih ringan dibandingkan infeksi pertama. Seringkali didahului oleh rasa gatal, pedih atau ngilu di area yang akan timbul erupsi
- Pada pemeriksaan dijumpai satu atau dua ulcus yang meliputi area kecil
- 90% penderita infeksi HSV 2 dan 60% pada infeksi HSV 1 akan mengalami kekambuhan dalam tahun pertama. Rata rata kekambuhan 2 kali pertahun , namun beberapa penderita memperlihatkan gejala ulangan yang lebih sering
Metode diagnosa utama adalah kultur virus pada ulkus
TERAPI dan PENATALAKSANAAN
Herpes primer dan episode infeksi pertama kali
- Obat antivirus untuk menurunkan berat dan lamanya gejala. Obat ini tidak dapat mencegah latensi sehingga tidak dapat mencegah serangan ulang
- Regimen :
- Acyclovir 3 dd 200 mg selama 5 hari ( untuk ibu hamil dan menyusui)
- Famcyclovir 3 dd 250 mg selama 5 hari
- Valciclovir 2 dd 500 mg selama 5 hari
- Analgesik
- Pemeriksaan PMS lain
- Penjelasan akan kemungkinan berulangnya penyakit
- Rekurensi bersifat “self limiting” dengan terapi suportif
- Rekurensi dapat diringankan dengan pemberian antiviral sedini mungkin saat erupsi belum muncul
- Dosis :
- Acyclovir 5 dd 200 mg selama 5 hari
- Famciclovir 2 dd 125 mg selama 5 hari
- Valaciclovir 1 dd 500 mg selama 5 hari
- Infeksi primer yang terjadi pada masa kehamilan , khususnya bila terjadi pada trimester III akan dapat menular ke neonatus saat melewati jalan lahir.
- Herpes Genitalis meningkatkan kemungkinan infeksi HIV 2 – 3 kali lipat
- Masalah psikologi akibat serangan yang sering berulang
- Infeksi primer dapat menyebabkan meningitis atau neuropatia otonomik
- Infeksi jarang menyebar keseluruh tubuh hingga “life threatening”
- Keadaan ini sering terjadi pada ganguan kekebalan dan masa kehamilan.
- Centers for Disease Control and Prevention (CDC). Genital Herpes Fact Sheet. Updated 1/4/08.
- Gardella, C., and Brown, Z.A. Serologic Testing for Herpes Simplex Virus. Contemporary Ob/Gyn, October 2007, pages 54-58.
- American College of Obstetricians and Gynecologists (ACOG). Management of Herpes in Pregnancy. ACOG Practice Bulletin, number 82, June 2007.
- Centers for Disease Control and Prevention (CDC). Sexually Transmitted Diseases Treatment Guidelines 2006. Morbidity and Mortality Weekly Report, volume 55, RR-11, August 4, 2006.
- Brown, Z.A., et al. Genital Herpes Complicating Pregnancy. Obstetrics and Gynecology, volume 106, number 4, October 2005, pages 845-856.
- Kimberlin, D.W., et al. Natural History of Neonatal Herpes Simplex Virus Infections in the Acyclovir Era. Pediatrics, volume 108, number 2, August 2001.
RUBELLA dalam KEHAMILAN
dr.Bambang Widjanarko, SpOG
Fak.Kedokteran UMJ Jakarta
Infeksi virus ini sangat menular dan periode inkubasi berkisar antara 2 – 3 minggu
DIAGNOSIS :
Diagnosa ditegakkan melalui pemeriksaan serologi.
IgM akan cepat memberi respon setelah keluar ruam dan kemudian akan menurun dan hilang dalam waktu 4 – 8 minggu
IgG juga memberikan respon setelah keluar ruam dan tetap tinggi selama hidup
Diagnosa ditegakkan dengan adanya peningkatan titer 4 kali lipat dari hemagglutination-inhibiting (HAI) antibody dari dua serum yang diperoleh dua kali selang waktu 2 minggu atau setelah adanya IgM
Diagnosa Rubella juga dapat ditegakkan melalui biakan dan isolasi virus pada fase akut.
Ditemukannya IgM dalam darah talipusat atau IgG pada neonatus atau bayi 6 bulan mendukung diagnosa infeksi Rubella.
Derajat penyakit terhadap ibu tidak berdampak terhadap resiko infeksi janin. Infeksi yang terjadi pada trimester I memberikan dampak besar terhadap janin.
Infeksi fetal :
Pemeriksaan rubella harus dikerjakan pada semua pasien hamil dengan mengukur IgG . Mereka yang non-imune harus memperoleh vaksinasi pada masa pasca persalinan. Tindak lanjut pemeriksaan kadar rubella harus dilakukan oleh karena 20% yang memperoleh vaksinasi ternyata tidak memperlihatkan adanya respon pembentukan antibodi dengan baik.
Infeksi rubella tidak merupakan kontra indikasi pemberian ASI
Tidak ada terapi khusus terhadap infeksi Rubella dan pemberian profilaksis dengan gamma globulin pasca paparan tidak dianjurkan oleh karena tidak memberi perlindungan terhadap janin.
Rujukan :
Fak.Kedokteran UMJ Jakarta
INFEKSI VIRUS PADA MASA PERINATAL:
- Imunitas selama kehamilan :
- Kehamilan : penurunan fungsi kekebalan yang bersifat “cell mediated”
- Infeksi virus pada wanita hamil akan memperlihatkan gejala yang lebih berat dibanding tidak hamil ( infeksi poliomyelitis, cacar air / chicken pox )
- Sistem kekebalan yang masih belum matang pada janin akan menyebabkan janin atau neonatus lebih rentan terhadap komplikasi yang diakibatkan infeksi virus
- Terapi antivirus
- Acyclovir adalah anti virus yang digunakan secara luas dalam kehamilan
- Acyclovir diperlukan untuk terapi infkesi primer herpes simplek atau virus varicella zoster yang terjadi pada ibu hamil
- Selama kehamilan dosis pengobatan tidak perlu disesuaikan
- Obat antivirus lain yang masih belum diketahui keamanannya selama kehamilan : Amantadine dan Ribavirin
- Pencegahan aktif dan pasif
- Vaksin dengan virus hidup tidak boleh digunakan selama kehamilan termasuk polio oral, MMR (measles – mumps – rubella), varicella
- Vaksin dengan virus mati seperti influenza, hepatitis A dan B boleh digunakan selama kehamilan
- Imunoglobulin dapat digunakan selama kehamilan
RUBELLA
Rubella ( German Measles ) disebabkan oleh infeksi single – stranded RNA togavirus yang ditularkan via pernafasan dengan kejadian tertinggi antara bulan Maret sampai Mei, melalui vaksinasi yang intensif angka kejadian semakin menurun.Infeksi virus ini sangat menular dan periode inkubasi berkisar antara 2 – 3 minggu
DIAGNOSIS :
Diagnosa ditegakkan melalui pemeriksaan serologi.
IgM akan cepat memberi respon setelah keluar ruam dan kemudian akan menurun dan hilang dalam waktu 4 – 8 minggu
IgG juga memberikan respon setelah keluar ruam dan tetap tinggi selama hidup
Diagnosa ditegakkan dengan adanya peningkatan titer 4 kali lipat dari hemagglutination-inhibiting (HAI) antibody dari dua serum yang diperoleh dua kali selang waktu 2 minggu atau setelah adanya IgM
Diagnosa Rubella juga dapat ditegakkan melalui biakan dan isolasi virus pada fase akut.
Ditemukannya IgM dalam darah talipusat atau IgG pada neonatus atau bayi 6 bulan mendukung diagnosa infeksi Rubella.
DAMPAK TERHADAP KEHAMILAN :
10 – 15% wanita dewasa rentan terhadap infeksi Rubella. Perjalanan penyakit tidak dipengaruhi oleh kehamilan dan ibu hamil dapat atau tidak memperlihatkan adanya gejala penyakit.Derajat penyakit terhadap ibu tidak berdampak terhadap resiko infeksi janin. Infeksi yang terjadi pada trimester I memberikan dampak besar terhadap janin.
Infeksi fetal :
- Tidak berdampak terhadap bayi dan janin dilahirkan dalam keadaan normal
- Abortus spontan
- Sindroma Rubella kongenital
| SINDROMA RUBELLA KONGENITAL : |
| Intra uterine growth retardation simetrik |
| Gangguan pendengaran |
| Kelainan jantung :PDA (Patent Ductus Arteriosus) dan hiplasia arteri pulmonalis |
| Gangguan Mata : Katarak Retinopati Mikroptalmia |
| Hepatosplenomegali |
| Gangguan sistem saraf pusat : Mikrosepalus Panensepalus Kalsifikasi otak Retardasi psikomotor |
| Hepatitis |
| Trombositopenik purpura |
Pemeriksaan rubella harus dikerjakan pada semua pasien hamil dengan mengukur IgG . Mereka yang non-imune harus memperoleh vaksinasi pada masa pasca persalinan. Tindak lanjut pemeriksaan kadar rubella harus dilakukan oleh karena 20% yang memperoleh vaksinasi ternyata tidak memperlihatkan adanya respon pembentukan antibodi dengan baik.
Infeksi rubella tidak merupakan kontra indikasi pemberian ASI
Tidak ada terapi khusus terhadap infeksi Rubella dan pemberian profilaksis dengan gamma globulin pasca paparan tidak dianjurkan oleh karena tidak memberi perlindungan terhadap janin.
Rujukan :
- American College of Obstetrician and Gynecologist : Rubella in Pregnancy. Technical Bulletin no 171. Washington DC , ACOG 1992
- Dontigny L, Arsenault My, Martel MJ : Rubella in Pregnancy. SOGC Clinical Practice Guideline ,No 203, February 2008. http://www.sogc.org/guidelines/documents/guiJOGC203CPG0802.pdf retrieved on September 2009
Minggu, 27 September 2009
TOKSOPLASMOSIS dalam KEHAMILAN
Fak.Kedokteran & Kesehatan UMJ JAKARTA
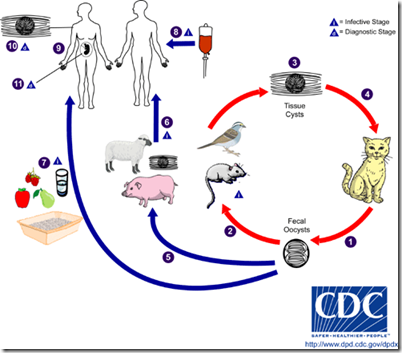
The only known definitive hosts for Toxoplasma gondii are members of family Felidae (domestic cats and their relatives). Unsporulated oocysts are shed in the cat’s feces
- eating undercooked meat of animals harboring tissue cysts
 .
. - consuming food or water contaminated with cat feces or by contaminated environmental samples (such as fecal-contaminated soil or changing the litter box of a pet cat)
 .
. - blood transfusion or organ transplantation
 .
. - transplacentally from mother to fetus
 .
.
Toksoplasmosis adalah penyakit sistemik yang disebabkan oleh protozoa toxplasma gondii. Antara 15 – 45% wanita usia reproduktif memiliki antibodi terhadap toksoplasma ( IgG ) sehingga terlindung dari infeksi toksoplasma.
Gejala umumnya subklinis dan kadang menyerupai sidnroma monukleosis.
Organisme berasal dari makanan menath atau setengah matang yang terpapar dengan ktoran kucing domestik
DAMPAK TERHADAP KEHAMILAN
Angka kejadian infeksi primer dalam kehamilan kira kira 1 : 1000. dalam kehamilan , skrining rutin tidak dianjurkan.
Resiko penularan terhadap janin pada trimester I = 15% ; pada trimester II = 25% dan pada trimester III = 65%. Namun derajat infeksi terhadap janin paling besar adalah bila infeksi terjadi pada trimester I.
Trias klasik toksoplasma berupa :
- Hidrosepalus
- Kalsifikasi intrakranial
- Korioretinitis
Sekitar 75% kasus yang terinfeksi tidak memperlihatkan gejala saat persalinan. 25 – 50% memperlihatkan skuale seperti terlihat pada tabel dibawah :
| MANIFESTASI INFEKSI TOKSOPLASMA KONGENITAL |
|
|
|
|
|
|
|
|
|
Diagnosa pasti infeksi terhadap janin adalah dengan menemukan IgM dalam darah talipusat
Hasil biakan plasenta pada pasien dengan infeksi toksoplasma menunjukkan angka positif sebesar 90%.
penyakit ini jarang terdiagnosa semasa kehamilan oleh karena sebagian besar bersifat subklinis
DIAGNOSIS :
Diagnosa ditegakkan bila IgM positif dan titer IgG yang meningkat 4 kali lipat pada pemeriksaan ulang selang waktu 2 – 3 minggu.
Titer IgM akan tetap tinggi sampai 3 – 4 bulan
TERAPI
Toksoplasma termasuk penyakit “self limiting disease” Mengingat bahwa adanya potensi untuk menimbulkan cacat pada janin maka dapat diberikian terapi :
- Spiramycin , pada kasus infeksi akut yang ditegakkan melalui pemeriksaan serologi umunya diterapi dengan spiramycin 1 gram 3 dd 1 dakam keadaan perut kosong . Spiramycin akan terkonsentrasi pada plasenta sehingga dapat mencegah penjalaran infeksi je janin. Akan tetapi kemampuan spiramycin untuk mencegah penularan vertikal masih kontroversial. Spiramycin tidak menembus plasenta dengan baik sehingga amniosentesis dan pemeriksaan PCR untuk melihat adanya toksoplasma gondii harus dikerjakan sekurangnya 4 minggu pasca infeksi maternal akut pada trimester ke II . Bila hasil pemeriksaan PCR negatif, Spiramycin dapat diteruskan sampai akhir kehamilan. Bila hasil pemeriksaan PCR positif maka dugaan sudah adanya infeksi pada janin harus diterapi dengan obat lain .
- Pyrimethamine dan Sulfadiazine , Kombinasi pyrimethamine and sulfadiazine,( folic acid antagonists dengan efek sinergi ) digunakan untuk menurunkan derajat infeksi kongenital dan meningkatkan proporsi neonatus tanpa gejala.
- asam Folinat untuk mencegah kerusakan pada janin
Rujukan :
- American College of Obstetricians and Gynecologists. Perinatal viral and parasitic infections. Technical Bulltein no 177.Washington DC . ACOG 1993
- Couvreur J, Desmonts G, Thulliez P. Prophylaxis of congenital toxoplasmosis. Effects of spiramycin on placental infection. J Antimicrob Chemother. 1988;(Suppl B):193–200. [PubMed]
- C Giannoulis, B Zournatzi, A Giomisi, E Diza, and I Tzafettas Toxoplasmosis during pregnancy: a case report and review of the literature. http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=2504397 Retrived September 2009
- Gilbert R, Gras I; European Multicentre Study on Congenital Toxoplasmosis. Effect of timing and type of treatment on the risk of mother to child transmission of Toxoplasma gondii. BJOG 2003;110:112-20.
- Thiebaut R, Leproust S, Chene G, Gilbert R. Effectiveness of prenatal treatment for congenital toxoplasmosis: a meta-analysis of individual patient's data. Lancet. 2007;369:115–122. [PubMed]
- Wallon M, Liou C, Garner P, Peyron F. Congenital toxoplasmosis: systematic review of evidence of efficacy of treatment in pregnancy. BMJ. 1999;318:1511–1514. [PubMed]
Tidak ada komentar:
Posting Komentar